A HIV-betegség gyógyítása őssejtterápiával
Science Highlights by Ann A. Kiessling, PhD
- Töltse le vagy nyomtassa ki ezt a cikket PDF-ben
Mi a HIV-betegség?
A humán immunhiány vírus (HIV) az immunrendszer bizonyos típusú sejtjeit fertőzi meg. A legtöbb vírushoz hasonlóan ahhoz, hogy a HIV megfertőzhessen egy sejtet, a vírusnak a sejt felszínén egy specifikus fehérjéhez, az úgynevezett receptorhoz kell kötődnie. Immunrendszerünkben sokféle sejttípus létezik, és mindegyiknek sajátos szerepe van a bakteriális és vírusos fertőzések elleni küzdelemben. A szervezetünk naponta több milliárd új immunsejtet termel a csontvelőben található őssejt-tartalékokból.
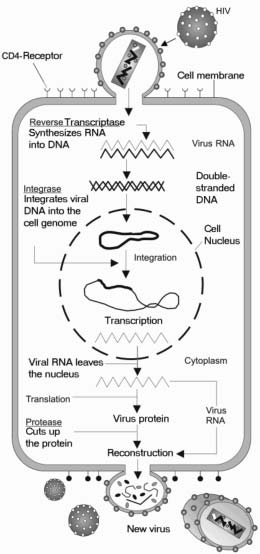
A HIV bonyolult életciklusa magában foglalja, hogy a gazdasejt genetikai információjának részévé válik, így a sejt egy életre fertőzött marad. A fertőzés lehet nyugvó, amikor nem termelődik új vírus, vagy aktív, amikor folyamatosan új vírus termelődik
A HIV olyan immunsejteket fertőz meg, amelyek felszínén egy CD4 nevű fehérje található. A HIV-fertőzött CD4-sejtek egy része elpusztul, de mások a szervezetben maradnak, felkészülve egy későbbi újabb fertőzés leküzdésére. Amikor a HIV-fertőzött személy egy új fertőzéssel, például influenzával vagy egy fertőzött sérüléssel találkozik, a HIV-fertőzött CD4-sejt az immunrendszer megbízható tagjaként reagál. Aktiválódik, szaporodik, és mellékhatásként új HIV-részecskéket termel, mielőtt elpusztulna. Az új HIV-részecskék aztán újabb CD4-sejteket fertőznek meg, és ezzel a ciklus megismétlődik. Mivel naponta több milliárd új immunsejt keletkezik, általában több évbe telik, amíg egy HIV-fertőzött egyén annyi CD4-sejtet veszít, hogy az negatív hatással legyen az egyéb fertőzések elleni küzdelemre való képességére. Amint a CD4-sejtek száma annyira lecsökken, hogy az egyén már nem tud hatékonyan harcolni az új fertőzések ellen, HIV-betegsége egy új állapotba, a szerzett immunhiányos szindrómába (AIDS) lépett át.
Vírusreceptor: a sejt felszínén lévő fehérje, amely lehetővé teszi a vírus számára, hogy a sejthez kötődjön, majd a sejtbe belépve megfertőzze azt
Létezik-e gyógymód a HIV-fertőzésre?
Nem. Jelenleg olyan gyógyszerekkel kezelik, amelyek blokkolják a HIV-fertőzés életciklusának bizonyos lépéseit a CD4-sejtekben, de mivel egyes CD4-sejtek évtizedekig élnek, és a HIV-gyógyszerek nem pusztítják el őket, a lehetőség, hogy aktiválódjanak, szaporodjanak és új vírusrészecskéket hozzanak létre, évtizedekig fennmarad. Az immunsejtek hosszú élettartama fontos a betegségmemória szempontjából, azaz ez az oka annak, hogy a felnőttek nem kapnak el olyan gyermekbetegségeket, mint a bárányhimlő, és ez az oka annak, hogy a védőoltás évtizedekig hatásos olyan betegségek ellen, mint a gyermekbénulás.
Immunrendszer: a fertőzésekre és az idegen sejtek betolakodóira reagáló és azokat megsemmisítő sejtek összessége
Az őssejtek gyógyíthatják a HIV-betegséget?
Több mint 50 évvel ezelőtt az immunrendszer egyes betegségeire fejlesztettek ki kezeléseket, ezek az eredeti őssejtterápiák. A kezelések során az összes beteg immunsejtet elpusztítják, például a leukémiák esetében sugárkezeléssel és rákgyógyszerekkel. (6,7,8). Miután a beteg immunrendszert elpusztították, azt egy egészséges donor csontvelőjéből származó új immunsejtek átültetésével pótolják.
Csontvelő-átültetés: egészséges csontvelő őssejtek átültetése egy donorból a recipiensbe, akinek saját immunrendszere elpusztult
Ez mára számos rákos és vérbetegség rutinszerű kezelésévé vált(1). A HIV-járvány korai szakaszában felismerték, hogy a csontvelőátültetés gyógyíthatja a HIV-betegséget. Ennek a terápiás megközelítésnek azonban akadályok állták útját:
Először is, a recipiensben lévő összes HIV-fertőzött CD4-sejtet el kell pusztítani a transzplantáció előtt. Ha ez nem történik meg, a donor csontvelősejtek megfertőződnek HIV-vel, és a transzplantáció hiábavaló volt. Mivel a sugárzás és a gyógyszerek nem pusztították el az összes CD4-sejtet mindenhol a szervezetben, megfigyelték az átültetett csontvelő fertőzését (2). Mivel a csontvelő készlete korlátozott, az orvostársadalom nem volt hajlandó az értékes csontvelőt a HIV-fertőzésre “pazarolni”.
Másrészt az átültetett csontvelőnek tökéletesen meg kell egyeznie a recipiens sejtjeivel, különben az új immunrendszer “idegenként” támadja meg őket, ami a “graft versus host disease” néven ismert életveszélyes állapothoz vezet (lásd: Betegspecifikus őssejtek). Mivel kevés a tökéletes egyezés, a csontvelő recipienseket általában immunszuppresszív gyógyszerekkel kezelik. Mivel a HIV-fertőzöttek immunszuppressziója AIDS-hez vezet, ez a lehetőség tovább korlátozta a HIV-betegség csontvelő-átültetéssel történő kezelése iránti lelkesedést, és azokra az egyénekre korlátozódott, akiknél olyan rák is kialakult, amely miatt csontvelőátültetésre volt szükség.
Fontos, hogy 2009-ben a New England Journal of Medicine(3) számolt be a csontvelő-átültetés hatékonyságának bizonyításáról a HIV-betegség esetében. Egy német orvoscsoport, amely csontvelőátültetéssel kezelt egy HIV-fertőzött, rákos, limfómás férfit, olyan személytől származó csontvelőpárját tudta felhasználni, aki természetes módon ellenálló volt a HIV-fertőzéssel szemben. A korábbi jelentésekkel ellentétben az új csontvelősejtek nem fertőződtek meg HIV-vel.
Mi a természetes rezisztencia a HIV-fertőzéssel szemben?
A HIV-nek rutinszerűen kitett, de nem fertőződött személyek vizsgálatai kimutatták, hogy a CD4 fehérjével rendelkező sejteken kívül a hatékony fertőzéshez két további receptorfehérje, a CXCR4 és CCR5 nevűek egyikére is szükség van. A CXCR4 egy olyan fehérje, amely számos sejt felszínén kifejeződik, nem csak a CD4 sejteken, a CCR5 viszont ritkábban fejeződik ki. A CCR5-öt genetikailag nem tartalmazó egyének normálisnak tűnnek, és figyelemre méltó ellenállást mutatnak a HIV-fertőzéssel szemben. A német beteg csontvelődonorának genetikailag hiányzott a CCR5 fehérje.
Hogyan nyújthatnak az őssejtek terápiát a HIV-betegségben?
A németországi proof-of-concept jelentés alátámasztja a csontvelőátültetés értékét a HIV-betegségben. Az őssejt-tudomány új fejleményei új utakat nyitnak e terápiás megközelítés fő akadályainak megoldására.
Először is, a betegspecifikus őssejtek kinyerésének lehetősége (lásd: Betegspecifikus őssejtek) megszünteti az értékes csontvelő pazarlását.
Második, a csontvelő őssejtek betegspecifikus őssejtekből történő kifejlesztésének laboratóriumi módszerei az elmúlt két évben jelentősen fejlődtek (4), így nincs szükség a csontvelőbankból származó jó szöveti egyezésre.
Harmadszor, az őssejtekben lévő gének elnémítására szolgáló laboratóriumi módszerek szintén nagymértékben fejlődtek az elmúlt két évben(5).
Ezzel együtt ma már lehetséges a HIV-fertőzöttekből betegspecifikus őssejteket nyerni, csontvelő őssejtekké differenciálni őket, és kiütni a CCR5 fehérjét, ami ellenállóvá teszi őket a HIV-fertőzéssel szemben. Ez a sejtforrás ezután rendelkezésre állna a HIV-fertőzött egyénbe történő átültetéshez, akinek esetleg fel kell készülnie a HIV-fertőzött sejtek teljes eltávolítását célzó sugár- és gyógyszeres kezelésre. Mivel az új sejtek nem lesznek fogékonyak a HIV-fertőzésre, lehetséges, hogy idővel egyszerűen felváltanák az egyén HIV-fertőzött sejtjeit.
Milyen ütemezéssel lehet páciens-specifikus, CCR5-negatív csontvelői őssejteket kifejleszteni a HIV kezelésére?
A páciens-specifikus őssejtek tudománya gyorsan fejlődik. A legjobb források 2011 közepére már kéznél lehetnek. Ugyanezen időn belül azonosítani fogják az őssejtek csontvelői őssejtekké fejlesztésének leghatékonyabb laboratóriumi módszereit is. Ezért 2012 reális időkeret a betegspecifikus csontvelő őssejtek előállítására szolgáló megbízható módszerek kifejlesztésére.
A CCR5 fehérje kiütésére szolgáló laboratóriumi módszerek szintén 2-3 évet vehetnek igénybe. Jelenleg több megközelítést is vizsgálnak(5).
Mihelyt a CCR5-negatív, betegspecifikus csontvelő őssejtek rendelkezésre állnak – valószínűleg 2013-ra -, tanulmányozni kell a biztonságosságukat és hatékonyságukat. Ez lehet a munka leghosszabb fázisa, mivel állatmodellben kell bizonyítani a hosszú távú túlélést és a negatív mellékhatások hiányát. A konzervatív becslés erre a fázisra 3-5 év.
Azaz, ha a finanszírozás rendelkezésre áll, akkor 5-8 éven belül kiderül, hogy a betegspecifikus, CCR5-negatív, csontvelői őssejtek hasznos eszköznek bizonyulnak-e a HIV-betegség elleni küzdelemben.
Túl magasak lesznek-e a költségek?
Amíg nem ismert, hogy milyen hatékonysággal lehet betegspecifikus, CCR5-negatív, csontvelői őssejteket nyerni, addig nem lehet megjósolni a kezelésenkénti összköltségeket.
Mivel azonban a HIV-betegség megfigyelésének és kezelésének jelenlegi, betegenként évi 25 000-50 000 dolláros költsége az Egyesült Államokban, nagyon valószínű, hogy az őssejtterápia lényegesen olcsóbb lehet.
A Bedford Research tudósai 2010-ben kezdik meg a betegspecifikus here őssejt projektet, amint a finanszírozás rendelkezésre áll.
- Kiessling AA és Anderson SC 2007 Human Embryonic Stem Cells, Jones and Bartlett plublishers
- Krishnan A,Zaia J, and Forman SJ 2003. Fel kell-e ajánlani őssejt-transzplantációt HIV-pozitív limfómás betegeknek? Bone Marrow Transplantation 32: 741-748
- Hutter G, Nowak D, Mosner M, Ganepola S, Mubig A, Allers K, Schneider T, Hofmann J, Kucherer C, Blau O, Blau I, Hofmann W, Thiel E 2009. New England Journal of Medicine 360: 693-698.
- Goodrich A, Ersek A, Varain N, Groza D, Cenariu M, Thain D, Almeida-Porada G, Porada C, Zanjani E 2010. B-sejt-szerű sejtek in vivo előállítása humán embrionális őssejtekből differenciált CD34+ sejtekből. Experimental Hematology 38: 516-525.
- Shimizu S, Hong P, Arumugam B, Pokomo Ll, Boyer J, Koizumi N, Kittipongdaja P, Chen A, Bristol G, Ballic Z, Zack J, Yang O, Chen I, Lee B, An D 2010. Egy nagy hatékonyságú rövid hajtű RNS hatékonyan szabályozza le a CCR5 expresszióját a szisztémás nyirokszervekben a hu-BLT egérmodellben. Blood 115: 1534-1544.