Problém zvládání vyrážky způsobené cetuximabem
Protilátky proti receptoru pro epidermální růstový faktor (EGFR), jako je cetuximab, byly schváleny pro použití v první linii léčby i jako záchranná léčba u karcinomů hlavy a krku a kolorektálního karcinomu. Mezi nejčastější očekávanou toxicitu patří kožní erupce popisovaná jako akneiformní. Předpokládá se, že přítomnost vyrážky předpovídá příznivější výsledek léčby u karcinomů hlavy a krku1 , nikoli však u kolorekta.2 Při závažnějších lékových reakcích mohou pacienti vyžadovat přerušení léčby, což prokazatelně snižuje lokoregionální kontrolu a přežití, zejména u pacientů s karcinomem hlavy a krku.3 To přimělo lékaře k ovlivnění rychlé léčby s cílem zvrátit lékovou erupci. Vzhledem ke kontroverzím kolem rychlého a účinného zvrácení této lékové reakce je cílem této zprávy zabývat se současným stavem klinické léčby na příkladu skutečného pacienta.
Prezentace případu a shrnutí
Pacientem byl 57letý muž bílé pleti, u něhož byl diagnostikován kožní dlaždicobuněčný karcinom (SCC) měkkých tkání pravého posturikulárního výběžku ve stadiu 4 T4N0M1 stupně 3 s erozí do pravého mastoidu a biopticky prokázaným metastatickým postižením kontralaterální levé nadklíčkové jamky a oboustranných plic. Jeho onemocnění bylo refrakterní na chemoterapii a byl odeslán k paliativní lokální léčbě na bazi lební. Vzhledem k velikosti nádoru (4 × 5 cm) se zvažovala senzitivní chemoterapie, ale cisplatina nebyla vhodná kvůli chronické ztrátě sluchu.4 Pacientovi byly doporučeny senzitivní dávky cetuximabu. Ukázalo se, že tato protilátka proti EGFR má při definitivní léčbě SCC hlavy a krku podobný přínos jako cisplatina.5
Standardní nasycovací dávka cetuximabu byla podána v dávce 400 mg/m2 intravenózně (IV). Následující týden byla podána senzitivní dávka 250 mg/m2 IV spolu s každodenní radioterapií cílových objemů. Týdenní dávka cetuximabu pokračovala v dávce 250 mg/m2. Předepsaná radioterapie byla 6 000 cGy v denních frakcích po 200 cGy a zahrnovala hrubý objem nádoru identifikovaný na počítačovém tomografickém skenu s 3mm řezy. Použili jsme nekoplanární obloukové uspořádání radioterapeutického svazku, protože ze své podstaty rozkládá dávku na větší objem normální tkáně a zároveň konformně dodává největší dávku do hrubého objemu nádoru. Do polostínu dávky radioterapie tak byl zahrnut objem orofaryngu a dutiny ústní pacienta. Po podání 3 týdenních dávek cetuximabu (1 zaváděcí dávka a 2 týdenní senzibilizující dávky) a radioterapii v dávce 2 000 cGy se u pacienta objevila silná kožní erupce 2. stupně ohraničená na obličej s několika roztroušenými lézemi na horní přední části hrudníku. Byl vyšetřen na oddělení lékařské onkologie a byl mu předepsán doxycyklin 100 mg perorálně dvakrát denně a lokální klindamycinová mast 2 % dvakrát denně.
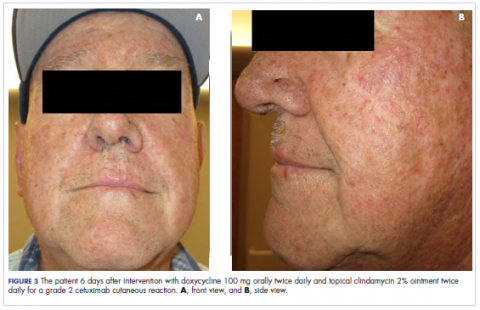
Na klinice radiační onkologie byla jeho farmakoterapie manipulována. Jeho kožní reakce na cetuximab byla stupně 2, projevovala se středně těžkým erytémem s nekonfliktní vlhkou deskvamací. Kvůli obavám, že se u pacienta vyvine perorální kandidóza, která by dále zpozdila jeho léčbu, byla perorální a lokální antibiotika vysazena, stejně jako perorální prednison. Byl mu předepsán triamcinolonový krém 0,1 % k aplikaci na obličej a několik oblastí hrudní stěny dvakrát denně a onkologická ústní voda k řešení časné nekonfluentní mukozitidy. Přiložené snímky ukazují rozsah kožní reakce pacienta na cetuximab na počátku před zahájením léčby (obr. 1), 4 dny po zákroku (obr. 2) a opět 6 dní po zákroku (obr. 3). Pacient souhlasil s pořízením fotografií a byl srozuměn s tím, že budou použity pro výukové a výzkumné publikační účely.
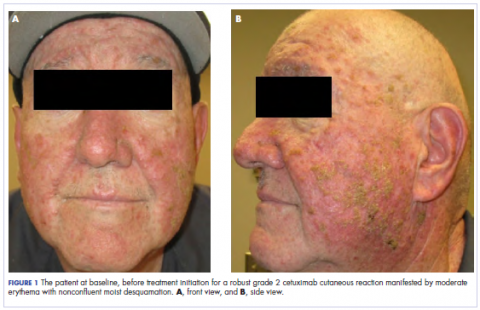
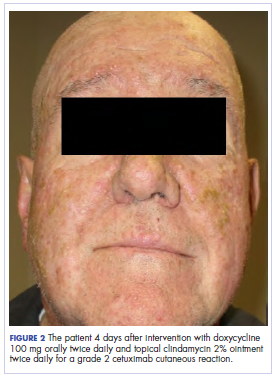
Jak je patrné z fotografií, pacientova vyrážka začala 4. den po zákroku zasychat a olupovat se a neobjevily se žádné nové erupce. Svědění, které vyrážku doprovázelo, zcela ustoupilo. Do 6. dne vyrážka zcela ustoupila. Vzhledem k odpovědi na lokální steroid pacient pokračoval v podávání cetuximabu bez úpravy dávky. Bylo mu doporučeno pokračovat v používání triamcinolonového krému až do ukončení kurzu chemoradioterapie.
Diskuse
Vyrážka vyvolaná cetuximabem je běžná. V metaanalýze z roku 2011, která kvantifikovala stupně závažnosti 1 až 4, se vyrážka vyskytla přibližně u 75 % pacientů léčených inhibitorem EGFR. Většina vyrážek byla nižšího stupně než 3 a lék byl buď snížen v dávce, nebo dočasně zadržen, ale obecně nebyl vysazen.6 Za zmínku stojí, že v neselektovaném průzkumu mezi lékařskými onkology, kteří předepisovali cetuximab, 76 % z nich uvedlo, že lék zadrželo kvůli závažnosti vyrážky, 60 % uvedlo snížení dávky kvůli vyrážce a 32 % uvedlo změnu léku kvůli závažnosti vyrážky.7
V úvodní farmaceutické registrační studii se u 76 % až 88 % pacientů, kteří dostávali cetuximab, objevila vyrážka, z nichž 17 % bylo nejméně 3. stupně. Farmaceutická doporučení pro zvládání lékové vyrážky zahrnují odložení léčby až o 2 týdny při vyrážce stupně 3 nebo méně a ukončení užívání léku, pokud po 2 týdnech nedojde ke klinickému zlepšení.8 Biopsie vyrážky potvrdila hnisavou zánětlivou reakci oddělenou od infekční reakce akné,9 což vedlo k doporučení léčit lokální steroidní terapií. Za určitých okolností se může léková reakce stát infekční nebo zahrnovat paronychia, často související se Staphylococcus aureus.10 Navzdory tomu, co by jinak bylo problémem řešeným protizánětlivou medikamentózní léčbou, klinický vzhled vyrážky poznamenané pustulami spolu s relativně imunosuprimovaným stavem onkologického pacienta přiměl lékařské onkology k předepsání antibiotické léčby.
K řešení mnoha zpráv z jednotlivých institucí o léčbě vyrážky EGFR bylo vydáno několik pokynů. Nejstarší směrnice – po zprávě, že souběžná léčba cetuximabem a radioterapií je lepší než samotná radioterapie u lokálně pokročilého karcinomu hlavy a krku, která dokumentovala 23% výskyt kožní toxicity alespoň 3. stupně v rameni s cetuximabem1 – se pokusila o hodnocení závažnosti vyrážky podle Společných terminologických kritérií pro nežádoucí příhody (CTCAE) Národního onkologického institutu (NCI). Podle těchto kritérií autoři definovali toxicitu 2. stupně jako středně silný až prudký erytém s nejednotnou vlhkou deskvamací, většinou omezenou na kožní záhyby a rýhy. Stupeň 3 toxicity byl popsán jako vlhká deskvamace mimo kožní záhyby a rýhy s krvácením vyvolaným drobným poraněním a stupeň 4 kožní toxicity byl definován jako nekróza nebo ulcerace kůže v celé tloušťce dermis se spontánním krvácením z postiženého místa. Autoři dále popsali algoritmus léčby podle stupně, který zahrnoval jemné mytí kůže, její udržování v suchu a použití lokálních protizánětlivých látek včetně steroidů. Antibiotika by měla být použita v případě podezření na infekci po kultivaci oblasti a toxicita 4. stupně by měla být předána do centra péče o rány.11
V konsenzuálním prohlášení Národní sítě pro komplexní léčbu rakoviny autoři uvedli, že většina doporučení pro léčbu je neoficiální. Nedoporučili používání adstringentů a jiných vysušujících prostředků, protože zhoršují bolest. Konečná volba lokálních steroidů nebo antibiotik byla vzhledem k absenci prospektivních údajů založena výhradně na subjektivním úsudku.12
Zpráva španělské konsenzuální konference se vyslovila proti jakékoli profylaxi proti kožní reakci, kromě udržování čisté a suché kůže.13 Autoři zprávy doporučili nemýt postiženou kůži častěji než dvakrát denně, aby nedocházelo k jejímu nadměrnému vysušování, a vyslovili se pro hydratační prostředky a odstraňování kožních krust pomocí hydrogelů, aby se omezila superinfekce a krvácení.13 Autoři také poznamenali, že některé pokyny naznačují, že lokální steroidy mohou zhoršovat kožní vyrážku,14 ale dospěli k závěru, že lokální steroidy jsou prospěšné, pokud se používají po dobu kratší než 2 týdny. Jakékoli použití antibiotik by mělo být založeno na jasných důkazech infekce.13
V první modifikaci stupnice CTCAE pro hodnocení vyrážky NCI se mezinárodní panel zabýval rostoucím počtem zpráv v literatuře, které naznačovaly, že předchozí stupnice toxicity byla možná nedostatečná ve svých doporučeních pro vhodnou léčbu. Původní stupnice definovala pouze kožní reakci, nikoliv to, jaká léčba by měla být podávána; proto v aktualizaci zůstaly popisy toxicity 1. a 2. stupně nezměněny, ale u léze 3. stupně byla doporučena perorální antibiotika a u toxicity 4. stupně byla vyžadována parenterální antibiotika s kožním štěpem.15
Asijský panel odborníků navrhl úpravu stupnice pro bioradiační dermatitidu a definoval dermatitidu 3. stupně jako >50% vlhkou deskvamací postiženého pole s tvorbou splývajících lézí v důsledku léčby. Doporučili lokální i perorální léčbu, péči o rány a případnou hospitalizaci v závažných případech. Panel navrhl lokální a systémové steroidy a antibiotika.16
Nakonec v italské konsenzuální zprávě členové opět upravili klasifikaci kožní toxicity a byli pozoruhodně agresivnější, pokud jde o doporučení k léčbě. Stupeň 2 toxicity definovali jako pustuly nebo papuly pokrývající 10 až 30 % povrchu těla s možným pruritem nebo citlivostí. Upozornili také na psychosociální dopad kožní toxicity na pacienty a na omezení jejich každodenních aktivit. V případě toxicity 2. stupně doporučili krém s vitaminem K1 (menadion), lokální antibiotika, lokální steroidy střední účinnosti a perorální antibiotickou léčbu po dobu až 4 týdnů. Navzdory tomuto agresivnímu léčebnému postupu autoři připustili, že užitečnost lokálních steroidů a antibiotik není známa. Toxicitu stupně 3 definovali jako pustuly nebo papuly pokrývající více než 30 % povrchu těla se známkami možného pruritu a citlivosti. Byly ovlivněny aktivity denního života a sebeobsluha a byl prokázán výskyt superinfekce. Komise navrhla použití antibiotik do doby, než budou kultivační výsledky, perorální prednison, antihistaminika a perorální analgetika. Lokální léčba nebyla zahrnuta.17 Je pozoruhodné, že pouze italský panel doporučil použití krému s vitaminem K1. V prospektivní randomizované, dvojitě zaslepené, placebem kontrolované studii fáze 2 na 30 pacientech nevykazoval menadion žádný klinický přínos z hlediska snížení závažnosti kožních lézí cetuximabu.18
Obrázek 4 znázorňuje náš institucionální přístup k léčbě vyrážky vyvolané cetuximabem založený na kombinaci španělského a NCI přístupu.
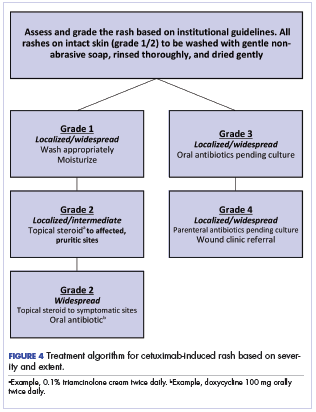
Konečný výběr terapie pro zvládnutí vyrážky vyvolané cetuximabem musí být specifický pro pacienta a léčbu. Náš institucionální přístup, stejně jako přístup španělské série13 , se vyhýbá chemoprofylaxi proti vyrážce; doporučujeme spíše každodenní mytí kůže jemným mýdlem s následným důkladným opláchnutím a přiměřeným, neagresivním osušením. Bylo prokázáno, že zvlhčování neporušené kůže snižuje exfoliaci, a tento přístup jsme zařadili do našeho režimu.19
U našeho pacienta, jehož objem nádoru při radioterapii hlavy a krku zahrnoval i část dutiny ústní a orofaryngu, by systémová léčba antibiotiky a steroidy pravděpodobně vedla k dalším komplikacím s rozvojem orální kandidózy. Proto, i když závažnost reakce zůstala na stupni 2, se zdálo vhodné léčit pouze lokálními steroidy střední účinnosti a čištěním kůže. Pokud by reakce byla závažnější, byla by odebrána kultivace, která by nám pomohla při rozhodování o antibiotické terapii. Reakce našeho pacienta na lokální steroidy byla předvídatelná a účinná a on mohl pokračovat v léčbě rakoviny.
.