Léčba onemocnění HIV pomocí terapie kmenovými buňkami
Science Highlights by Ann A. Kiessling, PhD
- Stáhněte si nebo vytiskněte tento článek jako PDF
Co je to onemocnění HIV?
Virus lidské imunodeficience (HIV) infikuje specifické typy buněk imunitního systému. Stejně jako většina virů se virus HIV, aby mohl infikovat buňku, musí navázat na specifický protein, označovaný jako receptor, na povrchu buňky. V našem imunitním systému existuje mnoho různých typů buněk a každý z nich hraje specifickou roli v boji proti bakteriálním i virovým infekcím. Naše tělo produkuje každý den miliardy nových imunitních buněk z rezervoárů kmenových buněk v kostní dřeni.
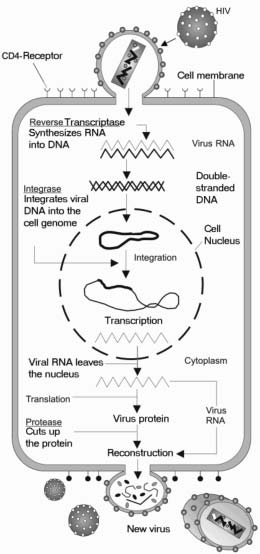
HIV má složitý životní cyklus, který zahrnuje i to, že se stane součástí genetické informace hostitelské buňky, takže buňka je infikována po celý život. Infekce může být klidová, kdy se nevytváří žádný nový virus, nebo aktivní, kdy se neustále vytváří nový virus
HIV infikuje imunitní buňky, které mají na svém povrchu protein označovaný jako CD4. Některé buňky CD4 infikované virem HIV odumírají, ale jiné zůstávají v těle připraveny k pozdějšímu boji s další infekcí. Když se člověk nakažený virem HIV setká s novou infekcí, například s chřipkou, nebo s infikovaným zraněním, buňky CD4 nakažené virem HIV reagují jako spolehlivý člen imunitního systému. Aktivuje se, množí se a jako vedlejší účinek produkuje nové částice HIV, než odumře. Nové částice HIV pak infikují nové buňky CD4 a cyklus se opakuje. Protože každý den vznikají miliardy nových buněk imunitního systému, trvá zpravidla několik let, než jedinec nakažený virem HIV ztratí tolik buněk CD4, aby to mělo negativní dopad na jeho schopnost bojovat s dalšími infekcemi. Jakmile je počet buněk CD4 vyčerpán natolik, že jedinec již není schopen účinně bojovat s novými infekcemi, jeho onemocnění HIV pokročilo do nového stavu označovaného jako syndrom získané imunodeficience (AIDS).
Virusový receptor: bílkovina na povrchu buňky, která umožňuje viru navázat se na buňku a následně do ní vstoupit a infikovat ji
Existuje lék na infekci HIV?
Ne. V současné době se léčí léky, které blokují specifické kroky v životním cyklu infekce HIV v buňkách CD4, ale protože některé buňky CD4 žijí desítky let a léky proti HIV je nezabíjejí, potenciál pro jejich aktivaci, množení a vznik nových částic viru přetrvává desítky let. Dlouhá životnost imunitních buněk je důležitá pro paměť na nemoci, tj. je důvodem, proč dospělí neonemocní dětskými nemocemi, jako jsou neštovice, a důvodem, proč je očkování účinné proti nemocem, jako je dětská obrna, po mnoho desetiletí.
Imunitní systém: soubor buněk, které reagují na infekce a cizí buněčné vetřelce a likvidují je
Mohou kmenové buňky léčit onemocnění HIV?“
Před více než 50 lety byla vyvinuta léčba některých onemocnění imunitního systému, která je původní terapií kmenovými buňkami. Tyto léčby spočívají ve zničení všech nemocných buněk imunitního systému, například leukémie, pomocí ozařování a léků proti rakovině. (6,7,8). Jakmile je nemocný imunitní systém zničen, je nahrazen transplantací nových imunitních buněk z kostní dřeně zdravého dárce.
Transplantace kostní dřeně: přenos zdravých kmenových buněk kostní dřeně od dárce příjemci, jehož vlastní imunitní systém byl zničen
Tato metoda se dnes stala rutinní léčbou mnoha druhů rakoviny a krevních chorob(1). Na počátku pandemie HIV se zjistilo, že transplantace kostní dřeně by mohla vyléčit onemocnění HIV. Tomuto terapeutickému přístupu však stály v cestě překážky:
Především musí být před transplantací zničeny všechny buňky CD4 příjemce infikované virem HIV. Pokud se tak nestane, buňky kostní dřeně dárce se nakazí virem HIV a transplantace bude zbytečná. Protože ne všechny CD4 buňky všude v těle jsou zničeny zářením a léky, byla pozorována infekce transplantované kostní dřeně (2). Protože nabídka kostní dřeně je omezená, lékařská komunita nechtěla „plýtvat“ cennou kostní dření na infekci HIV.
Druhé, transplantovaná kostní dřeň musí být dokonale shodná s buňkami příjemce, jinak je nový imunitní systém napadne jako „cizí“, což vede k život ohrožujícímu stavu známému jako „nemoc štěpu proti hostiteli“ (viz: Kmenové buňky specifické pro pacienta). Protože jen málokterá shoda je dokonalá, jsou příjemci kostní dřeně obvykle léčeni léky potlačujícími imunitní systém. Vzhledem k tomu, že potlačení imunity u osob nakažených virem HIV vede k onemocnění AIDS, tato možnost dále omezila nadšení pro léčbu onemocnění HIV transplantací kostní dřeně a omezila ji pouze na ty jedince, u nichž se zároveň vyvinulo nádorové onemocnění, pro které byla transplantace kostní dřeně nutná.
Důležité je, že v roce 2009 byl v časopise New England Journal of Medicine(3) zveřejněn důkaz o účinnosti transplantace kostní dřeně pro onemocnění HIV. Tým německých lékařů, který léčil pomocí transplantace kostní dřeně muže nakaženého virem HIV a trpícího rakovinou, lymfomem, dokázal použít shodnou kostní dřeň od jedince, který byl přirozeně odolný vůči infekci HIV. Na rozdíl od dřívějších zpráv se nové buňky kostní dřeně nenakazily virem HIV.
Co je to přirozená odolnost vůči infekci HIV?
Studie osob běžně vystavených viru HIV, které se však nenakazily, odhalily, že k účinné infekci je kromě buněk s proteinem CD4 zapotřebí také jeden ze dvou dalších receptorových proteinů, označovaných jako CXCR4 a CCR5. CXCR4 je protein exprimovaný na povrchu mnoha buněk, nejen buněk CD4, ale CCR5 je exprimován méně často. Jedinci, kterým geneticky chybí CCR5, se jeví jako normální a vykazují pozoruhodnou odolnost vůči infekci HIV. Dárce kostní dřeně německého pacienta geneticky postrádal protein CCR5.
Jak mohou kmenové buňky poskytnout léčbu onemocnění HIV?
Zpráva o ověření koncepce z Německa podporuje význam transplantace kostní dřeně pro onemocnění HIV. Nový vývoj ve vědě o kmenových buňkách otevírá nové cesty k vyřešení hlavních překážek tohoto terapeutického přístupu.
Za prvé, možnost získat kmenové buňky specifické pro pacienta (viz: Kmenové buňky specifické pro pacienta) vyloučí plýtvání cennou kostní dření.
Za druhé, laboratorní metody pro vývoj kmenových buněk kostní dřeně z kmenových buněk specifických pro pacienta v posledních dvou letech výrazně pokročily (4), čímž odpadá potřeba dobré shody tkáně z banky kostní dřeně.
Zatřetí, laboratorní metody umlčování genů v kmenových buňkách v posledních dvou letech rovněž značně pokročily(5).
Souhrnně vzato je nyní možné získat kmenové buňky specifické pro pacienta od osob infikovaných HIV, diferencovat je na kmenové buňky kostní dřeně a vyřadit protein CCR5, čímž se stanou odolnými vůči infekci HIV. Tento zdroj buněk by pak byl k dispozici pro transplantaci jedinci nakaženému virem HIV, který se může, ale nemusí připravit ozařováním a léky na úplnou ablaci všech buněk nakažených virem HIV. Protože nové buňky nebudou náchylné k infekci HIV, je možné, že by časem jednoduše nahradily buňky nakažené virem HIV daného jedince.
Jaký je časový harmonogram vývoje kmenových buněk kostní dřeně specifických pro pacienta, které jsou CCR5 negativní, pro léčbu HIV?
Vědecké poznatky o kmenových buňkách specifických pro pacienta se rychle vyvíjejí. Do poloviny roku 2011 by mohly být k dispozici nejlepší zdroje. Ve stejném časovém horizontu budou také identifikovány nejúčinnější laboratorní metody pro vývoj kmenových buněk na kmenové buňky kostní dřeně. Rok 2012 je tedy realistickým časovým rámcem pro vývoj spolehlivých metod pro získání kmenových buněk kostní dřeně specifických pro pacienty.
Laboratorní metody pro vyřazení proteinu CCR5 mohou rovněž trvat 2 až 3 roky. V současné době se zkoumá několik přístupů(5).
Jakmile budou k dispozici CCR5 negativní, pro pacienta specifické kmenové buňky kostní dřeně, pravděpodobně do roku 2013, musí být studována jejich bezpečnost a účinnost. To může být nejdelší fáze práce, protože bude nutné prokázat dlouhodobé přežívání a absenci negativních vedlejších účinků na zvířecím modelu. Konzervativní odhad pro tuto fázi je 3 až 5 let.
Pokud tedy budou k dispozici finanční prostředky, bude během 5 až 8 let známo, zda jsou kmenové buňky kostní dřeně specifické pro pacienta a negativní na CCR5 užitečným nástrojem v boji proti onemocnění HIV.
Budou náklady příliš vysoké?
Dokud nebude známa účinnost, s jakou lze získat pacientovi specifické, CCR5 negativní, kmenové buňky kostní dřeně, nebude možné předpovědět celkové náklady na léčbu.
Vzhledem k současným nákladům na sledování a léčbu onemocnění HIV v USA ve výši 25 000 až 50 000 USD ročně na jednoho pacienta, je velmi pravděpodobné, že léčba kmenovými buňkami může být podstatně méně nákladná.
Vědci společnosti Bedford Research zahájí v roce 2010, jakmile budou k dispozici finanční prostředky, projekt testisových kmenových buněk pro konkrétní pacienty.
- Kiessling AA a Anderson SC 2007 Human Embryonic Stem Cells, Jones and Bartlett plublishers
- Krishnan A,Zaia J a Forman SJ 2003. Měla by být HIV pozitivním pacientům s lymfomem nabídnuta transplantace kmenových buněk? Bone Marrow Transplantation 32: 741-748
- Hutter G, Nowak D, Mosner M, Ganepola S, Mubig A, Allers K, Schneider T, Hofmann J, Kucherer C, Blau O, Blau I, Hofmann W, Thiel E 2009. New England Journal of Medicine 360: 693-698.
- Goodrich A, Ersek A, Varain N, Groza D, Cenariu M, Thain D, Almeida-Porada G, Porada C, Zanjani E 2010. In vivo generování buněk podobných b-buňkám z CD34+ buněk diferencovaných z lidských embryonálních kmenových buněk. Experimental Hematology 38: 516-525.
- Shimizu S, Hong P, Arumugam B, Pokomo Ll, Boyer J, Koizumi N, Kittipongdaja P, Chen A, Bristol G, Ballic Z, Zack J, Yang O, Chen I, Lee B, An D 2010. Vysoce účinná krátká vlásenková RNA účinně snižuje expresi CCR5 v systémových lymfoidních orgánech na myším modelu hu-BLT. Blood 115: 1534-1544.
.