Używasz nieaktualnej przeglądarki
W 2017 roku ponad dwa miliony osób zmarło z powodu zapalenia płuc na całym świecie (Dadonaite & Roser 2019).
Choroby układu oddechowego, w tym zapalenie płuc, pozostają poważnym problemem dla szpitali na całym świecie, zwłaszcza w miesiącach zimowych, kiedy napływ pacjentów może wprowadzić niektóre szpitale w tryb kryzysowy.
Zapalenie płuc waha się w ciężkości od łagodnej choroby do zagrażającej życiu. Każdy może zachorować na zapalenie płuc, ale niemowlęta, małe dzieci i osoby starsze są szczególnie podatne na zagrożenia związane z tą chorobą (Healthdirect 2020).
Zapalenie płuc jest główną zakaźną przyczyną zgonów u dzieci, przy czym około 15% zgonów przypisuje się dzieciom poniżej piątego roku życia (WHO 2019a).
Istnieją różne typy zapalenia płuc: jednym z najczęstszych i najbardziej zagrażających życiu typów jest pneumokokowe zapalenie płuc (Lung Foundation Australia 2020).
Co to jest zapalenie płuc?
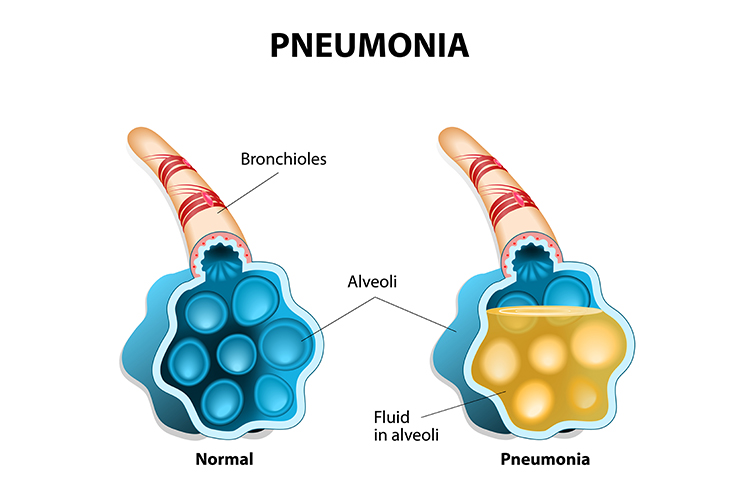
Zapalenie płuc jest ostrą infekcją płuc, która powoduje, że pęcherzyki płucne w jednym lub obu płucach wypełniają się ropą i płynami. Powoduje to konsolidację płuc (w której przestrzenie pęcherzykowe są wypełnione płynem zamiast powietrzem) i zakłóca wymianę gazową (Better Health Channel 2018; Moyer 2018).
Gdy osoba ma zapalenie płuc, oddychanie jest bolesne, a pobieranie tlenu jest ograniczone (WHO 2019b).
Zapalenie płuc nie dyskryminuje w całym okresie życia i może dotyczyć każdej grupy wiekowej, choć częściej występuje u małych dzieci i starszych dorosłych (Better Health Channel 2018). W zależności od ciężkości, niektóre osoby mogą niekoniecznie wymagać hospitalizacji, podczas gdy inne będą.
Generalnie, osoby z większą liczbą chorób współistniejących lub jakimkolwiek problemem, który może zaostrzyć zapalenie płuc, będą wymagały przyjęcia do szpitala. Zapalenie płuc może być również leczone w społeczności, o ile dana osoba ma dostęp do dobrej opieki medycznej i pielęgniarskiej.
Jak poważne jest zapalenie płuc?
Oszacowano, że każdego roku w Australii jest ponad 77 000 hospitalizacji z powodu zapalenia płuc (Poulos et al. 2014).
W 2017 roku w Australii było 4 269 zgonów spowodowanych zapaleniem płuc i grypą, co czyni je 9. wiodącą przyczyną zgonów w tym roku (ABS 2019).
Przyczyny zapalenia płuc
Zapalenie płuc jest spowodowane przez infekcję wirusową, bakteryjną – lub rzadko – grzybiczą (Healthdirect 2020). W niektórych przypadkach jest ono wywoływane przez istniejące przeziębienie lub grypę, które umożliwiają patogenom dostęp do pęcherzyków płucnych (Better Health Channel 2018).
Przenoszenie powszechnie następuje poprzez wdychanie zakażonych kropli w powietrzu pochodzących z kaszlu lub kichania zakażonej osoby. Może również rozprzestrzeniać się przez krew (WHO 2019b).
Objawy zapalenia płuc
Objawy mogą się różnić w zależności od wieku, przyczyny i ciężkości zakażenia oraz wszelkich istniejących problemów zdrowotnych (Better Health Channel 2018). Ocena pacjenta i uzyskanie wyczerpującego wywiadu z pacjentem jest kluczowe w diagnostyce. Objawy mogą obejmować:
- Kaszel (suchy lub produktywny);
- Gorączka, dreszcze lub pocenie się;
- Trudności w oddychaniu;
- Zwiększona częstość oddechów;
- Zmęczenie lub ogólne złe samopoczucie;
- Mały apetyt lub jego brak;
- Ból w klatce piersiowej;
- Ból lub bóle brzucha;
- Niebieskie zabarwienie wokół ust (sinica); oraz
- Nudności, biegunka lub wymioty.
(Health Direct 2018; Better Health Channel 2018; Healthy WA 2015)
Przy prawidłowym leczeniu poprawa stanu zdrowia jest zwykle obserwowana w ciągu 7 do 10 dni (Better Health Channel 2018).
Objawy zapalenia płuc u dzieci
- Letarg;
- Drażliwość;
- Ból klatki piersiowej;
- Bóle lub bóle brzucha;
- gorączka;
- kaszel i trudności w oddychaniu;
- mały apetyt lub jego brak; oraz
- bladość.
(RCH 2018; Healthy WA 2015)
Jak diagnozuje się zapalenie płuc?
Do rozpoznania zapalenia płuc mogą być wykorzystane następujące badania:
- Badanie ogólne;
- Wymaz z nosa i gardła;
- Badania moczu lub plwociny;
- Rentgenogramy klatki piersiowej; oraz
- Badania krwi.
(Healthdirect 2020; Better Health Channel 2018)
Kto jest najbardziej narażony na ryzyko zapalenia płuc?
Następujące osoby są bardziej narażone na zachorowanie na zapalenie płuc i wystąpienie poważniejszych objawów:
- Niemowlęta i bardzo małe dzieci;
- Osoby w wieku powyżej 65 lat;
- Osoby, które miały przeszczepiony narząd;
- Osoby, które były hospitalizowane;
- Ludy Pierwszych Narodów, szczególnie te z chorobami medycznymi lub mieszkające w odległych społecznościach;
- Ludzie z chorobami płuc, w tym astmą, rozedmą i mukowiscydozą;
- Ludzie z chorobami przewlekłymi, takimi jak cukrzyca lub rak;
- Ludzie z osłabionym układem odpornościowym;
- Ludzie z trudnościami w karmieniu; oraz
- Ludzie palący.
(Healthdirect 2020; Healthy WA 2015)
Typy zapalenia płuc
Bakteryjne zapalenie płuc
- Objawia się rdzawą lub zielono zabarwioną flegmą.
- Pneumokokowe zapalenie płuc jest jedną z najbardziej śmiertelnych form bakteryjnego zapalenia płuc. Jest ono wywoływane przez bakterię Streptococcus pneumoniae.
- Zdrowe osoby mogą być nosicielami Streptococcus pneumoniae w nosie i gardle. Przeważnie nie powoduje on choroby, z wyjątkiem grup szczególnie narażonych.
(Lung Foundation Australia 2020; Better Health Channel 2018)
Wirusowe zapalenie płuc
- Spowodowane przez kilka wirusów (w tym grypy).
- Objawy są grypopodobne.
- Odpowiedzialne za mniej więcej połowę wszystkich przypadków zapalenia płuc.
(Lung Foundation Australia 2020; Better Health Channel 2018)

Mikoplazmowe zapalenie płuc
- Spowodowane przez bakterię Mycoplasma pneumoniae.
- Zapalenie płuc wywołane przez drobnoustroje z rodzaju Mycoplasma jest często łagodne, ale powrót do zdrowia może trwać dłużej.
(Lung Foundation Australia 2020; Better Health Channel 2018)
Grzybicze zapalenie płuc
- Najrzadziej występujący rodzaj zapalenia płuc;
- Generalnie występuje u osób z przewlekłymi problemami zdrowotnymi i/lub wrażliwym układem odpornościowym;
- Grzybicze zapalenie płuc jest spowodowane wdychaniem zarodników grzybów.
(Lung Foundation Australia 2020; WebMD 2018)
Istnieją inne sposoby, w jakie zapalenie płuc może być klasyfikowane lub opisywane:
- Zależnie od części płuca, której dotyczy, np. odoskrzelowe zapalenie płuc lub zapalenie dolnych płatów płuc;
- W zależności od organizmu wywołującego zakażenie;
- W zależności od tego, czy zapalenie płuc jest nabyte przez społeczność, czy nabyte w szpitalu (szpitalne zapalenie płuc występuje po przyjęciu pacjenta na ponad 48 godzin);
- Czy jest to aspiracyjne zapalenie płuc, które występuje w wyniku aspiracji, powodując reakcję zapalną w dotkniętym obszarze; orazCzy jest to zapalenie płuc związane z pracą respiratora.
(Dunn 2005; Farrell & Dempsey 2013)
Jak leczy się zapalenie płuc?
Antybiotyki
Leczenie zależy od ciężkości zapalenia płuc. W łagodnych przypadkach, osoba może być w stanie przyjmować doustne antybiotyki w otoczeniu społecznym. W cięższych przypadkach może wymagać przyjęcia do szpitala i leczenia antybiotykami podawanymi dożylnie, tlenoterapii i fizjoterapii klatki piersiowej (Dunn 2005).
Jako że zapalenie płuc jest zakażeniem, antybiotykoterapię należy rozpocząć tak szybko, jak to możliwe. Czasami może to nastąpić przed ustaleniem drobnoustroju wywołującego, jednak w razie potrzeby można zmienić rodzaj antybiotyku. W zależności od ciężkości zapalenia płuc, może to być forma dożylna lub doustna (Watson 2008).
Tlenoterapia
Innym ważnym aspektem leczenia zapalenia płuc jest tlenoterapia i utrzymanie odpowiedniego poziomu saturacji tlenem. W zależności od pacjenta, poziom nasycenia tlenem powinien wynosić powyżej 93%, przy czym stężenia tlenu również różnią się w zależności od pacjenta, jego chorób współistniejących i ciężkości zapalenia płuc. Nawilżona terapia tlenowa może być również stosowana w celu pomocy pacjentowi w odkrztuszaniu (Watson 2008).
Czasami pulsoksymetria może być niedokładna u tych pacjentów i właśnie w tym przypadku poziom gazów we krwi tętniczej może odgrywać rolę w zapewnieniu odpowiedniego natlenienia. Niektórzy pacjenci, nawet otrzymując tlen o wysokim przepływie, mogą nadal pozostawać niedotlenieni i dlatego wskazane może być stałe dodatnie ciśnienie w drogach oddechowych (Farrell & Dempsey 2013; Watson 2008).
Zarządzanie bólem
Należy pamiętać, że pacjent z zapaleniem płuc może odczuwać ból. Oznacza to, że rozprężenie płuc może być zaburzone, co może dodatkowo pogorszyć jego stan. Ten ból może być często opisywany jako ból w klatce piersiowej typu opłucnowego (Farrell & Dempsey 2013; Watson 2008).
Ci z ciężkim zapaleniem płuc mogą wymagać leczenia przez fizjoterapeutów. Jako część zespołu interprofesjonalnego, fizjoterapeuci mogą pomóc nie tylko w jakimkolwiek równoczesnym spadku sprawności fizycznej i fizjoterapii klatki piersiowej, ale mogą również pomóc w nauczeniu pacjenta skutecznych wzorców oddychania i postawy, aby promować rozszerzanie płuc i odkrztuszanie (Watson 2008).
Hydratacja
Inne sposoby leczenia zapalenia płuc powinny koncentrować się na zapewnieniu, że pacjent jest odpowiednio nawodniony, a jeśli nie, należy zapewnić rozpoczęcie podawania płynów dożylnie. Odpowiednie nawodnienie jest ważne dla odkrztuszania wydzieliny i pomoże również w przypadku jakiegokolwiek związanego z tym niedociśnienia. Osoba może mieć zwiększoną utratę płynów, jeśli gorączkuje i nadal ma zwiększoną częstość oddechów, dlatego należy również monitorować wydalanie moczu, ponieważ może to sygnalizować pogorszenie stanu pacjenta (Dunn 2005; Watson 2008).
Odżywianie
Innym czynnikiem leczenia, który można łatwo przeoczyć, jest odżywianie. Osoby z ciężkim zapaleniem płuc mogą doświadczać nudności i dlatego będą miały zmniejszony apetyt. Należy pamiętać, że kiedy osoba ma infekcję, jej zapotrzebowanie kaloryczne wzrasta (Watson 2008).
Monitorowanie zapalenia płuc i powikłań
Szybkie i skuteczne leczenie zapalenia płuc jest również istotne, aby zapobiec wystąpieniu powikłań. Możliwe powikłania obejmują zapalenie opłucnej, niedodmę, wysięk opłucnowy, ropnie płuc, bakteriemię, posocznicę i zgon. Jeśli stan pacjenta pogorszy się i przejdzie w niewydolność oddechową, może on również wymagać wentylacji (Farrell & Dempsey 2013; Watson 2008).
Pielęgniarki muszą zapewnić, że występuje regularne monitorowanie pacjenta, w tym:
- Monitorowanie nawodnienia i eliminacji;
- Obserwowanie parametrów życiowych, w tym nasycenia tlenem;
- Zapewnienie tlenoterapii w razie potrzeby;
- Upewnienie, że pacjent jest ułożony w sposób zapewniający odpowiednią wentylację;
- Promowanie odpoczynku i zachowania energii;
- Opieka nad obszarami ucisku;
- Opieka nad ustami;
- Monitorowanie i utrzymywanie odżywiania;
- Ocena bólu i radzenie sobie z nim;
- Edukacja pacjenta w zakresie kontroli zakażeń i higieny rąk; oraz
- Udzielanie pacjentowi otuchy.
(Dunn 2005; Farrell & Dempsey 2013)
Zapobieganie zapaleniu płuc

Imunkcjonowanie jest sprawdzoną strategią zmniejszania prawdopodobieństwa zachorowania na zapalenie płuc (WHO 2019b; Lung Foundation Australia 2020) Szczepionka przeciwko pneumokokom jest bezpłatna w ramach Narodowego Programu Immunizacji (NIP) Schedule dla niektórych grup osób (DoH 2020).
Należy również doradzić pacjentom, aby:
- Praktykować dobrą higienę rąk, aby zminimalizować przenoszenie zakażenia;
- Zaprzestać palenia i unikać miejsc, w których pali się papierosy;
- Utrzymać swój układ odpornościowy w dobrej kondycji poprzez utrzymywanie zdrowej diety, ćwiczenia fizyczne i odpowiednią ilość snu
(Lung Foundation Australia 2020; Mayo Clinic 2020)
Wniosek
Pielęgniarki uczestniczą we wszystkich fazach indywidualnej podróży związanej z zapaleniem płuc i są niezbędne do zapewnienia im holistycznej opieki, której potrzebują podczas tej choroby.
Dodatkowe zasoby
- Common Respiratory Tract Infections (RTI)
- Hand Hygiene 101
- Infectious Diseases: How Do You Break the Chain?
- Australian Bureau of Statistics 2019, 3303.0 – Causes of Death, Australia, 2017, ABS, przeglądane 3 grudnia 2020, https://www.abs.gov.au/ausstats/[email protected]/Lookup/by%20Subject/3303.0~2017~Main%20Features~Australia’s%20leading%20causes%20of%20death,%202017~2
- Australian Government Department of Health 2020, Pneumococcal Immunisation Service, DoH, przeglądane 3 grudnia 2020, https://www.health.gov.au/health-topics/immunisation/immunisation-services/pneumococcal-immunisation-service-0
- Dadonaite, B & Roser, M 2019, Pneumonia, Our World in Data, przeglądane 3 grudnia 2020, https://ourworldindata.org/pneumonia
- Dunn, L 2005, 'Pneumonia: Classification, Diagnosis and Nursing Management’, Nursing Standard, vol. 19, no. 42, pp. 50-54, https://journals.rcni.com/nursing-standard/pneumonia-classification-diagnosis-and-nursing-management-ns2005.06.19.42.50.c3901
- Farrell, M & Dempsey, J (eds) 2013, Smeltzer and Bare’s Textbook of Medical-Surgical Nursing, 3rd edn, Lippincott Williams and Wilkins, Broadway.
- Healthdirect 2020, Pneumonia, Healthdirect, przeglądane 3 grudnia 2020, https://www.healthdirect.gov.au/pneumonia
- Healthy WA 2015, Pneumonia, Healthy WA, przeglądane 3 grudnia 2020, https://healthywa.wa.gov.au/Articles/N_R/Pneumonia
- Mayo Clinic 2020, Pneumonia, Mayo Clinic, przeglądane 3 grudnia 2020, https://www.mayoclinic.org/diseases-conditions/pneumonia/symptoms-causes/syc-20354204
- Moyer, N 2018, Lung Consolidation: What it is and How it’s Treated, Healthline, przeglądany 3 grudnia 2020, https://www.healthline.com/health/lung-consolidation#vs.-pleural-effusion
- Poulos, L M, Correll, P K, Toelle, B G, Reddel, H K, and Marks, G B 2014, Lung Disease in Australia, Woolcock Institute of Medical Research, przeglądane 3 grudnia 2020, https://www.cesphn.org.au/preview/chronic-disease-management-1/respiratory-1/1851-lung-disease-in-australia-report-final-22october14/file
- The Royal Children’s Hospital Melbourne, Pneumonia, RCHM, przeglądane 3 grudnia 2020, https://www.rch.org.au/kidsinfo/fact_sheets/Pneumonia/
- Watson, D 2008, 'Pneumonia 2: Effective Nursing Assessment and Management’, Nursing Times, vol. 104, no. 5, pp. 30-31, https://www.nursingtimes.net/clinical-archive/respiratory-clinical-archive/pneumonia-2-effective-nursing-assessment-and-management-05-02-2008/
- WebMD 2018, Types of Pneumonia, WebMD, viewed 3 December 2020, https://www.webmd.com/lung/pneumonia-types#2
- World Health Organization 2019a, Pneumonia, WHO, viewed 3 December 2020, https://www.healthdirect.gov.au/pneumonia
- World Health Organization 2019b, Pneumonia, WHO, viewed 3 December 2020, https://www.who.int/news-room/fact-sheets/detail/pneumonia
.