Neuralgia odpiszczelowa stawu kolanowego.
Research Article – Journal of Orthopedic Surgery and Rehabilitation (2017) Volume 1, Issue 1
Saphenous neuralgia of the knee.
Mirko Velickovic1*, Tobias M Ballhause2
1Department of Orthopedic Surgery, Sports Traumatology and Trauma Surgery, Wolfenbüttel Municipal Hospital, Wolfenbüttel, Germany
2Department of Trauma, Hand and Reconstructive Surgery, University Hospital Hamburg-Eppendorf, Martinistrasse 52, 20246 Hamburg, Germany
*Autor do korespondencji: Mirko Velickovic
Department of Orthopedic Surgery Sports Traumatology and Trauma Surgery Wolfenbüttel Municipal Hospital Wolfenbüttel Germany
Accepted date: March 03, 2017
Cytat: Velickovic M, Ballhause TM. Saphenous neuralgia of the knee. J ortho Rehab Surg. 2017;1(1):15-18
Abstract
Uszkodzenie nerwu odpiszczelowego i jego gałęzi podkolanowej jest często pomijaną przyczyną uporczywego bólu kolana. In particular, with persistent neuropathic pain at the knee joint after injuries or operations the physician should keep injuries of the saphenous nerve or the IPBSN in mind
Anatomy
The saphenous is the longest branch of the femoraland is a purely sensory . Powstaje z 3 i 4 korzeni lędźwiowych. Jak wspomniano, jest to wyłącznie sensoryczne. Dostarcza themedial artykulacji kolana i skórne odczucie themedial aspekt kolana, nogi i kostki. Jego drogi skłaniają się w kierunku naczyń udowych podkrętarzowych. Ten huntercanal jest utworzony przez włókniste pasmo rozciągające się między vastusmedialis i adductor magnus. W tym miejscu jest on najbardziej podatny na uwięźnięcie. Wchodzi on do kanału przywodziciela, a następnie przecina mięsień przywodziciela. Kanał przywodziciela lub kanał łowcy jest tunelem mięśniowym w udzie. Jest on ograniczony przez mięsień sartorius anteriorly; vastus medialis musclelaterally, jak również adductor longus i adductor magnusmuscles postero-medially i zawiera tętnicę udową, żyłę i saphenous . Dach kanału łowcy jest włóknistym pasmem łączącym vastus medialis i adductor magnus (rysunek 1). W obrębie kanału jest on podatny na uwięźnięcie. Zstępuje ono wzdłuż przyśrodkowej strony kolana i wychodzi z kanału przywodziciela. Po przyśrodkowej stronie kolana gałąź podłopatkowa oddziela się od gałązki podkolanowej.
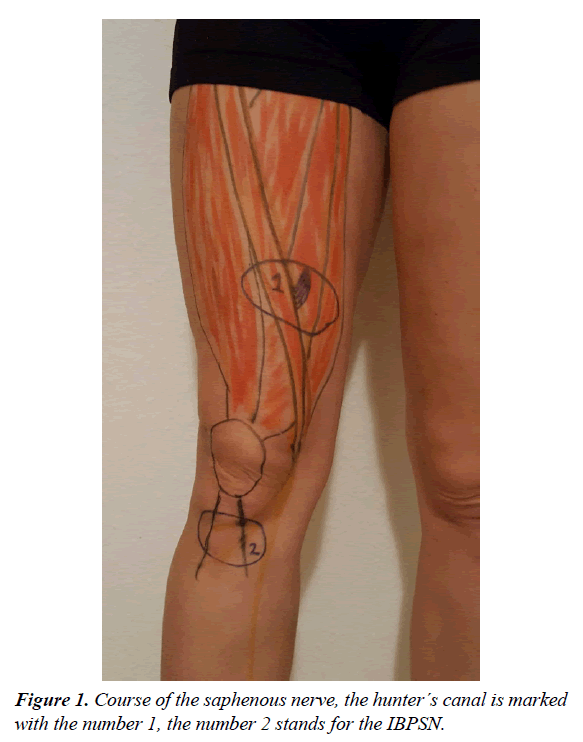
Rysunek 1: Przebieg żyły odpiszczelowej, kanał Huntera oznaczony jest numerem 1, numer 2 oznacza IBPSN.
Występowanie i etiologia
Częstość występowania IBPSN zależy od rodzaju wykonanej operacji kolana. Ogólnie rzecz biorąc, przyśrodkowe i poziome nacięcia mają zwiększone ryzyko uszkodzenia IPBSN. Mochizuki i Mistry donosili, że we wszystkich przypadkach po całkowitej plastyce stawu kolanowego pacjenci skarżyli się na zaburzenia czucia. W badaniu Ganzone i wsp. 53% pacjentów wykazało częściową lub całkowitą utratę czucia po artrotomii przyśrodkowej, ale wszyscy pacjenci cierpieli z powodu pewnych zaburzeń, szczególnie przy klęczeniu. Hunteret i wsp. uzyskali dość podobne wyniki z ogólną częstością występowania wynoszącą 89%. Uszkodzenie IPBNS po rekonstrukcji ACL jest dobrze znane i waha się w zależności od zastosowanej techniki operacyjnej do 50% przy technice autoprzeszczepu kości ścięgnistej i od 30% do 59% przy technice pobrania ścięgna. Częstość występowania jatrogennych uszkodzeń IPBSN po artroskopii kolana wynosi od 12% do 84%. Nawet gwoździowanie kości piszczelowej w przypadku złamania podudzia z pionowym nacięciem jako punktem wejścia prowadzi w 60% do zaburzeń czucia i może być przyczyną przewlekłego bólu przedniej powierzchni kolana. W zasadzie można odróżnić zmiany egzogenne od endogennych (jatrogennych). Urazy jatrogenne są najczęstszą przyczyną. Szczególnie po zabiegach ortopedycznych w obrębie kolana, takich jak przeszczep ścięgna mięśnia udowego w celu rekonstrukcji ACL, całkowita plastyka stawu kolanowego oraz artroskopia kolana, może dojść do uszkodzenia ścięgna mięśnia odpiszczelowego lub IBPSN. . Also to be mentioned areinjuries of the while removing the saphenous vein forhe operative treatment of coronary heart disease. Exogenousfactors są mniej częste. Wyzwalaczami mogą być nieskomplikowane upadki.W ciągu dni, tygodni lub miesięcy dochodzi do obrzęków, krwiaków lub tworzenia się blizn prowadzących do uwięzienia żyły. W szczególności trudne może być ustalenie bezpośredniego związku między prostym upadkiem a dolegliwościami występującymi dopiero po miesiącach. Rzadkością są przyczyny zakaźne, takie jak opryszczka zwykła lub mononeuropatia w półpaścu, a także guzy, takie jak asschwannoma lub nerwiakowłókniaki, które rozwijają się w trakcie. Spontaniczna (nieurazowa) neuralgia odpiszczelowa była opisywana w literaturze. U pacjentów w podeszłym wieku należy zawsze brać pod uwagę przyczynę niedokrwienną. W przypadku zatrucia, towarzysząca rabdomioliza może prowadzić do zwiększenia objętości uszkodzonego mięśnia i w ten sposób również wywierać nacisk na nerw piszczelowy.
Symptomy
Pacjenci dotknięci tą chorobą skarżą się na neuropatyczny (piekący lub odelektryzowujący) ból w okolicy nerwu piszczelowego, który znajduje się w przedniej części uda. W przypadku rozwarstwienia IBPSN dochodzi do miejscowej utraty czucia w przednio-przyśrodkowej części kolana aż do przyśrodkowej części podudzia. Nasilenie bólu może być wywołane przez takie czynności jak klęczenie, wchodzenie po schodach, a nawet normalny chód, ponieważ czynności te dodatkowo uciskają mięsień. Czasami u pacjentów dochodzi do odruchowej sympatykotrofii. Nie występują zaburzenia motoryczne.
Diagnostyka
Diagnostyka jest przeprowadzana głównie poprzez ankietę i badanie kliniczne. W przypadku uwięzienia występuje ostry ból na poziomie kanału Huntera, który może być prowokowany przez ucisk (objaw Hofmanna Tinela) (rysunek 2). Badania elektrofizjologiczne służą przede wszystkim do wykluczenia innych przyczyn bólu, ponieważ amplitudy są małe i często nie powtarzalne. W okolicy dodatniego objawu Tinela można wykonać znieczulenie miejscowe 1% lidokainą. Zmniejszenie bólu o 50% potwierdza diagnozę. Test prowokacji bólu może być użyty do określenia obecności neuropatii odpiszczelowej. Pacjent leży na boku, biodro jest wyprostowane i przywodzone, a kolano zgięte (Ryc. 3-6) Obrazowanie odpiszczelowej w MRI jest często trudne, ponieważ ma ona płaską morfologię. Można jednak znaleźć pośrednie oznaki ucisku, takie jak blizny, krwiaki lub obrzęk otaczającej tkanki. Gałąź podłopatkowa jest zbyt mała do bezpośredniego obrazowania.
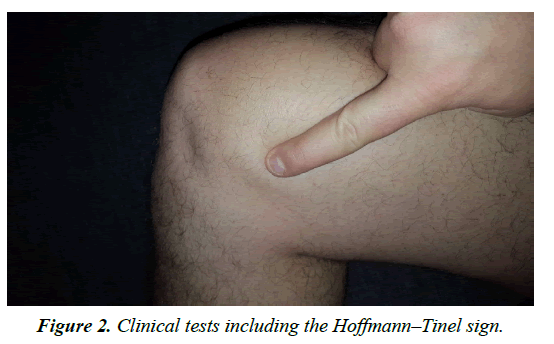
Rysunek 2: Testy kliniczne, w tym objaw Hoffmanna-Tinela.
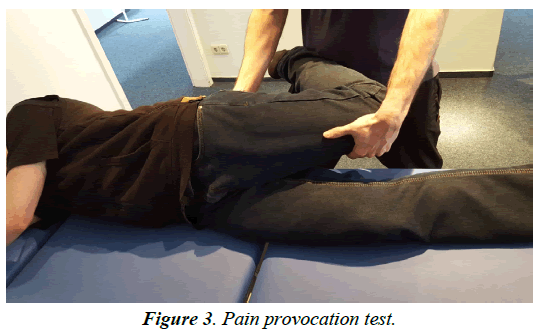
Rysunek 3: Test prowokacji bólu.
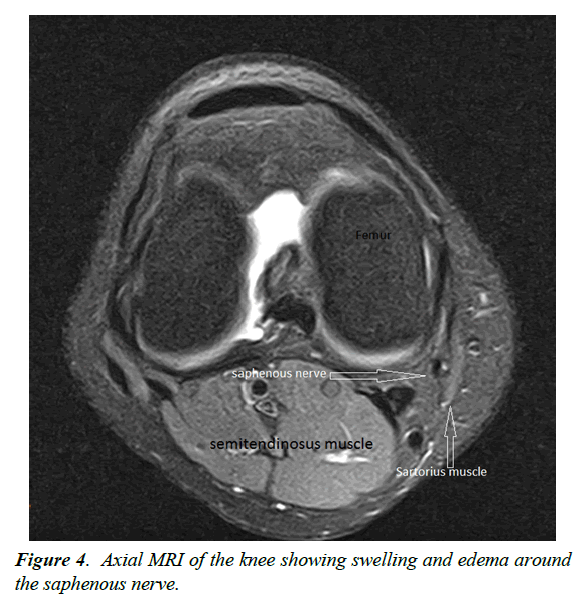
Rysunek 4: Osiowy MRI kolana pokazujący obrzęk i obrzęk wokół odpiszczelowego .
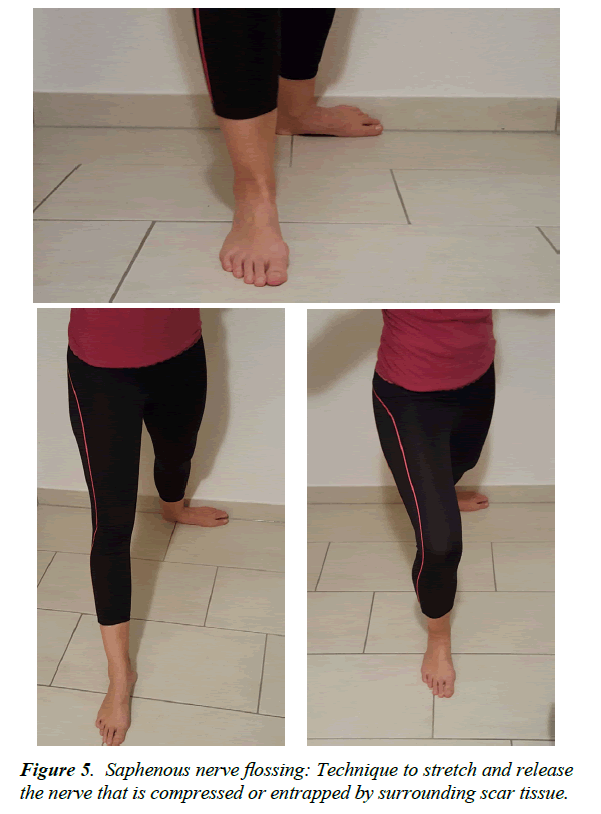
Rysunek 5: Nitkowanie odpiszczelowego: Technika rozciągania i uwalniania tkanki uciśniętej lub uwięzionej przez otaczającą tkankę bliznowatą.

Rycina 6: Technika przesuwania nici odpiszczelowej: Szybowanie w obrębie tkanek, gdy sąsiednie stawy poruszają się, pomagając uwolnić się od uwięzienia.
Terapia
Możliwości leczenia obejmują fizykoterapię, uwalnianie mięśniowo-powięziowe, terapię wibracyjną, akupunkturę, technikę szybowania, nitkowanie. Flossing i techniki ślizgowe odnosi się doexercises które pomagają przywrócić ruch między a i otaczających tkanek miękkich i może pomóc rozwiązać nawet przewlekły ból nóg, które nie odpowiedziały na konwencjonalną terapię. Afekt może być zablokowany przez infiltrację z alokalnym znieczuleniem. Tak więc, sukces procedury może już być testowane z wyprzedzeniem i diagnoza może być potwierdzona .Terapia lekowa z NLPZ lub neuropatycznie skutecznych drugssuch, takich jak Amitriptyllin, Gabapentyna lub Pregabalina jest również przydatna. Neuroliza i dekompresja nerwu strzałkowego jest wskazana w opornym na leczenie zespole ucisku odpiszczelowego w kanale Huntera. Wskazanie do neurolizy dotyczy również zwężeń spowodowanych bliznowaceniem. Przedoperacyjnie zaznacza się długopisem punkt bolesny, aby później zaznaczyć miejsce nacięcia. Po nacięciu skóry przeprowadza się dysekcję przez powięź powierzchowną, a następnie odsłania mięsień naramienny. Uwalnia się tylną krawędź mięśnia i przytrzymuje się ją z boku za pomocą retraktora, co zapewnia wyraźny widok na kanał Huntera. Po przecięciu dachu widoczne są naczynia udowe oraz mięsień odpiszczelowy. W przypadku gałęzi podłopatkowej zalecana jest selektywna denerwacja. Gałąź ta jest badana, rozcinana, a proksymalny kikut jest zatapiany w mięśniu, aby zapobiec ponownemu rozwojowi nerwiaka.
Dyskusja
Uwięźnięcie gałęzi odpiszczelowej i jej gałęzi podłopatkowej jest często pomijaną przyczyną uporczywego bólu kolana.Pierwotne uwięźnięcie gałęzi odpiszczelowej jest bardzo rzadkie, najczęściej występuje po urazach lub operacjach. Ze względu na jego anatomiczny przebieg w kanale Huntera nawet niewielki uraz może prowadzić do obrzęku, krwiaka i bliznowatego uwięzienia odpiszczelowej w kanale Huntera. Ponieważ przyczyny uwięzienia takie jak obrzęk czy krwiak są w zasadzie samoograniczające się, zawsze zalecamy leczenie zachowawcze, a w przypadku przewlekłego bólu wskazana jest operacja. Niemniej jednak opisano rzadkie przyczyny uwięźnięcia odpiszczelowego, takie jak nowotwory złośliwe, dlatego lekarze powinni być świadomi rzadkich przyczyn, które mogą być wykryte za pomocą MRI. Pekala i wsp. postulują, że każda interwencja chirurgiczna wykonywana w przednio-przyśrodkowej części kolana wiąże się z ryzykiem jatrogennego uszkodzenia IPBSN, co może prowadzić do miejscowej utraty czucia w podudziu, bólu neuropatycznego lub powstania bolesnego nerwiaka i odruchowej sympatycznej dystrofii. Uszkodzenie IBPSN jest ważną przyczyną bólu przedniej części kolana oraz bólu w klęku i musi być zawsze brane pod uwagę po każdej interwencji chirurgicznej. Według Haviv i wsp. uszkodzenie IPBNS po rekonstrukcji ACL jest dobrze znane i waha się w zależności od zastosowanej techniki operacyjnej do 50% przy technice autoprzeszczepu kości ścięgnistej i 30-59% przy technice pobrania ścięgna. . Częstość występowania jatrogennego uszkodzenia IPBSN po artroskopii stawu kolanowego wynosi od 12% do 84%. W diagnostyce różnicowej bólu w przedniej części kolana, który jest często obserwowany po całkowitej artroplastyce kolana, należy brać pod uwagę ból neuropatyczny, który jest wynikiem uszkodzenia mięśnia odpiszczelowego lub IPBSN. Po postawieniu klinicznego rozpoznania uwięźnięcia odpiszczelowego, konieczne jest przeprowadzenie dalszych badań diagnostycznych. Uwięźnięcie odpiszczelowe może współistnieć z innymi patologiami, tak że dolegliwości mogą być łatwo pomylone z artrozą. Iniekcja miejscowa może pomóc w potwierdzeniu rozpoznania, a nawet w uzyskaniu długotrwałej ulgi objawowej. Bezpośrednie obrazowanie stawów za pomocą MRI jest w większości przypadków niemożliwe. Przeprowadzenie wywiadu i badania przedmiotowego zazwyczaj powinno nasunąć podejrzenie uwięźnięcia gałęzi podłopatkowej kości piszczelowej podczas oceny pacjentów z bólem po stronie przyśrodkowej kolana. Chirurdzy powinni być świadomi, że poważne objawy mogą pojawić się nawet kilka tygodni lub miesięcy po operacjach, a nawet po niewielkich urazach prowadzących do ucisku gałęzi odpiszczelowej. W celu zminimalizowania ryzyka uszkodzenia IPBSN chirurg powinien stosować jak najkrótsze skośne nacięcie podczas pobierania ścięgna podkolanowego. Pomimo wyniku chirurgicznego, uraz IPBSN wpływa na jakość życia i może prowadzić do niezadowolenia .
- Mistry D, O’Meeghan C. Fate of the infrapatellar branch of the saphenous post total knee arthroplasty.ANZ Journal of Surgery 2005;75(9):2.
- Ebraheim NA, Mekhail AO. The infrapatellar branch of the saphenous : anatomic study. J Orthop Trauma1979; 11(3):195-99.
- Ellen MI, Jackson HB, Di-Biase SJ. Uncommon causes of anterior knee pain. Am J Phys Med Rehabil1999;78:376?380.
- Ganzoni N, Wieland K.The ramus infrapatellaris of the saphenous and its importance for medial parapatellararthrotomies of the knee.Z UnfallmedBerufskr 71:120?25.
- Haviv B,Yassin M, Rath E, et al. Prevalence and clinical implications of injury during bone patellar tendon harvesting for anterior cruciate ligament reconstruction.Journal of Orthopaedic Surgery25(1):1?5.
- House JH, Ahmed K. Entrapment neuropathy of the infrapatellar branch of the saphenous ? A new peripheral entrapment syndrome? Am J Sports Med 1977;5:217?24
- Kartus J, Movin T, Karlsson J. Donor site morbidity and anterior knee problems after anterior cruciate ligament reconstruction using autografts. Arthroscopy 2001;17:971?80.
- Kartus J, Magnusson L, Stener S, et al. Complications following arthroscopic anterior cruciate ligament reconstruction. A 2?5 year follow-up of 604 patients with special emphasis on anterior knee pain. Knee Surg Sports TraumatolArthrosc1999; 7:2?8.
- Kjaergaard J, Fauno LZ, Fauno P. Sensibility loss after ACL reconstruction with hamstring graft. Int J Sports Med.2008;29(6):507?11.
- Laxdal G, Kartus J, Hansson L, et al. A prospective randomized comparison of bone?patellar tendon?bone and hamstrings grafts for anterior cruciate ligament reconstruction. Arthroscopy2008;21:34?42.
- Luo H, Yu JK, Ao YF et al. Relationship between different skin incisions and the injury of the infrapatellar branch of the saphenous during anterior cruciate ligament reconstruction. Chin Med J (Engl) 2007; 120(13):1127-30.
- Luerssen TG, Campbell RL, Defalque RJ, et al. Spontaneous saphenous neuralgia. Neurosurgery. (1983);13(3):238-41.
- Johnson DF, Love DT, Love BR, et al. Dermal hypoesthesia after total knee arthroplasty. Am J Orthop, 2000;29(11):863.
- Hopton BP, Tommichan MC, Howell FR. Reducing lateral skin flap numbness after total knee. Arthroplasty Knee, (2004);11(4):289.
- Hunter LY, Louis DS, Ricciardi JR, et al. The saphenous : Its course and importance in medial arthrotomy. Am J Sports Med. 1979;7(4):227-30.
- Leliveld MS, Verhofstad MHJ. Injury to the infrapatellar branch of the saphenous , a possible cause for anterior knee pain after tibial nailing? Injury 2012;43:779-783.
- Mochida H, Kikuchi S. Injury to infrapatellar branch of saphenous in arthroscopic knee surgery. ClinOrthopRelat Res 1995;320:88-94.
- Morganti CM, McFarland EG, Cosgarea AJ. Saphenous neuritis: a poorly understood cause of medial knee pain.J Am AcadOrthop Surg. 2002;10(2):130-7.
- Mochizuki T, Muneta T, Yagishita K, et al. Zmiana czucia skórnego po artroskopowo wspomaganej rekonstrukcji więzadła krzyżowego przedniego z użyciem ścięgien mięśnia prostego przyśrodkowego z pionowym nacięciem. Knee Surg Sport.
- Nahabedian MY, Johnson CA. Operative management of neuromatous knee pain: Patient selection and outcome. Ann PlastSurg2001;46:15?22.
- Papastergiou SG, Voulgaropoulos H, Mikalef P,et al. Injuries to the infrapatellar branch(es) of the saphenous in anterior cruciate ligament reconstruction with four-strand hamstring tendon autograft: vertical versus horizontal incision for harvest. Knee Surg Sports TraumatolArthrosc. 2006;14(8):789-93.
- Pekala PA, Tomaszewski KA, Henry BM, et al. Risk of jatrogenic injury to the infrapatellar branch of the saphenous during hamstring tendon harvesting: A meta-analysis. Muscle . 2017.
- Romanoff ME, Cory PC, Kalenak A, et al. Saphenous entrapment in the adductor canal. Am J Sports Med 1989;17:478?81.
- Rommel O, Finger L, Bös E. Ból neuropatyczny po uszkodzeniu R. infrapatellaris nerwu udowego ból . 2009;23:355-59.
- Seggl W, Grechenig W, Fellinger M. Rare pain conditions of the lower extremity. Acta Chir Austriaca.2001;33:173.
.