U gebruikt een verouderde browser
In 2017 stierven wereldwijd meer dan twee miljoen mensen aan longontsteking (Dadonaite & Roser 2019).
Respiratoire ziekten, waaronder longontsteking, blijven een grote zorg voor ziekenhuizen over de hele wereld, vooral tijdens de wintermaanden wanneer een toestroom van patiënten sommige ziekenhuizen in een crisismodus kan brengen.
Pneumonie varieert in ernst van een milde ziekte tot levensbedreigend. Iedereen kan longontsteking oplopen, maar baby’s, jonge kinderen en ouderen zijn bijzonder vatbaar voor de gevaren van deze ziekte (Healthdirect 2020).
Pneumonie is de belangrijkste infectieuze doodsoorzaak bij kinderen, met ongeveer 15% van de sterfgevallen toegeschreven aan kinderen jonger dan vijf (WHO 2019a).
Er zijn meerdere soorten longontsteking: een van de meest voorkomende en levensbedreigende soorten is pneumokokkenpneumonie (Lung Foundation Australia 2020).
Wat is longontsteking?
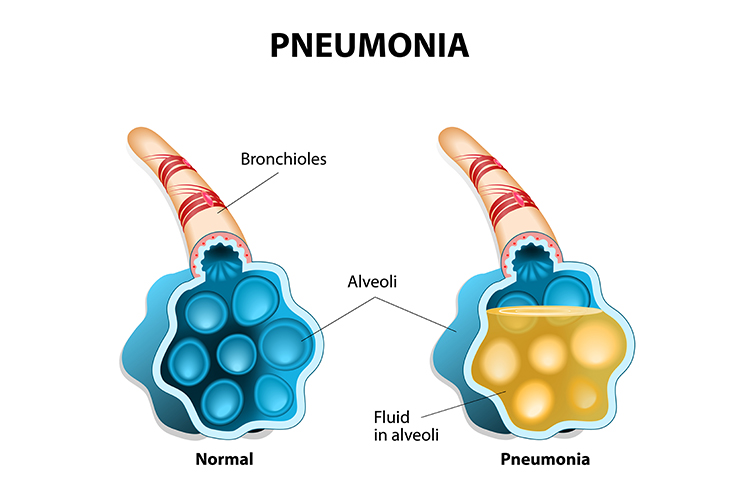
Pneumonie is een acute infectie van de longen die ervoor zorgt dat de longblaasjes in een of beide longen zich vullen met pus en vloeistoffen. Dit resulteert in longconsolidatie (waarbij de alveolaire ruimten gevuld zijn met vloeistof in plaats van lucht) en interfereert met de gasuitwisseling (Better Health Channel 2018; Moyer 2018).
Wanneer een persoon een longontsteking heeft, is de ademhaling pijnlijk en is de zuurstofopname beperkt (WHO 2019b).
Pneumonie maakt geen onderscheid in de loop van het leven en kan elke leeftijdsgroep treffen, hoewel het vaker voorkomt bij jonge kinderen en oudere volwassenen (Better Health Channel 2018). Afhankelijk van de ernst hoeven sommige mensen niet noodzakelijkerwijs in het ziekenhuis te worden opgenomen, terwijl anderen dat wel zullen doen.
Over het algemeen zullen degenen met meer comorbiditeiten of een probleem dat een longontsteking kan verergeren, een ziekenhuisopname nodig hebben. Longontsteking kan ook in de gemeenschap worden behandeld, zolang de persoon toegang heeft tot goede medische en verpleegkundige zorg.
Hoe ernstig is longontsteking?
Er wordt geschat dat er elk jaar meer dan 77.000 ziekenhuisopnames voor longontsteking zijn in Australië (Poulos et al. 2014).
Er waren 4.269 sterfgevallen veroorzaakt door longontsteking en griep in Australië in 2017, waardoor het de 9e belangrijkste doodsoorzaak was dat jaar (ABS 2019).
Oorzaken van longontsteking
Pneumonie wordt veroorzaakt door een virale, bacteriële – of zelden – een schimmelinfectie (Healthdirect 2020). In sommige gevallen wordt het uitgelokt door een bestaande verkoudheid of griep waardoor ziekteverwekkers toegang krijgen tot de longblaasjes (Better Health Channel 2018).
Overdracht vindt meestal plaats door het inademen van besmette druppeltjes in de lucht van een hoest of nies van een besmet persoon. Het kan ook via bloed worden verspreid (WHO 2019b).
Symptomen van longontsteking
Symptomen kunnen variëren, afhankelijk van leeftijd, de oorzaak en ernst van de infectie, en eventuele bestaande gezondheidsproblemen (Better Health Channel 2018). Het beoordelen van de patiënt en het verkrijgen van een uitgebreide voorgeschiedenis van de patiënt is van vitaal belang bij het stellen van de diagnose. Symptomen kunnen zijn:
- hoesten (droog of productief);
- koorts, rillingen of zweten;
- ademhalingsmoeilijkheden;
- Verhoogde ademhalingsfrequentie;
- vermoeidheid of algehele malaise;
- Weinig tot geen eetlust;
- Pijn in de borst;
- Pijn of pijn in de buik;
- Blauwe verkleuring rond de mond (cyanose); en
- Nausea, diarree of overgeven.
(Health Direct 2018; Better Health Channel 2018; Gezonde WA 2015)
Met de juiste behandeling wordt meestal binnen 7 tot 10 dagen een gezondheidsverbetering waargenomen (Better Health Channel 2018).
Symptomen van longontsteking bij kinderen
- Lethargie;
- Irriteerbaarheid;
- Korpspijn;
- Buikspijn of pijn;
- koorts;
- hoesten en ademhalingsmoeilijkheden;
- weinig tot geen eetlust;en
- bleekheid.
(RCH 2018; Gezonde WA 2015)
Hoe wordt de diagnose longontsteking gesteld?
De volgende onderzoeken kunnen worden gebruikt om de diagnose longontsteking te stellen:
- Algemeen onderzoek;
- Neus- en keelswab;
- Genees- of sputumonderzoek;
- Röntgenfoto’s van de borst; en
- Bloedonderzoek.
(Healthdirect 2020; Better Health Channel 2018)
Wie loopt het meeste risico op longontsteking?
De volgende mensen hebben meer kans op longontsteking en ervaren ernstiger symptomen:
- Zuigelingen en zeer jonge kinderen;
- Mensen ouder dan 65 jaar;
- Mensen die een orgaantransplantatie hebben ondergaan;
- Mensen die in het ziekenhuis zijn opgenomen;
- Volkeren van de eerste Naties, met name degenen met medische aandoeningen of die in afgelegen gemeenschappen wonen;
- Mensen met longaandoeningen zoals astma, emfyseem en cystische fibrose;
- Mensen met een chronische ziekte zoals diabetes of kanker;
- Mensen met een verzwakt immuunsysteem;
- Mensen met voedingsproblemen; en
- Mensen die roken.
(Healthdirect 2020; Healthy WA 2015)
Typen longontsteking
Bacteriële longontsteking
- Voorbeeldt zich met roest- of groenkleurig slijm.
- Pneumokokkenpneumonie is een van de dodelijkste vormen van bacteriële longontsteking. Ze wordt veroorzaakt door de bacterie Streptococcus pneumoniae.
- Gezonde mensen kunnen Streptococcus pneumoniae in hun neus en keel bij zich dragen. Het veroorzaakt meestal geen ziekte, behalve bij kwetsbare groepen.
(Lung Foundation Australia 2020; Better Health Channel 2018)
Virale longontsteking
- Veroorzaakt door verschillende virussen (waaronder influenza).
- Symptomen zijn griepachtig.
- Veroorzaakt ongeveer de helft van alle gevallen van longontsteking.
(Lung Foundation Australia 2020; Better Health Channel 2018)

Mycoplasma Pneumonie
- Veroorzaakt door de bacterie Mycoplasma pneumoniae.
- Voorbeeldt zich met wit slijm, braken en misselijkheid.
- Pneumonie veroorzaakt door mycoplasma-organismen is vaak mild, maar herstel kan langer duren.
(Lung Foundation Australia 2020; Better Health Channel 2018)
Schimmelpneumonie
- Een minder vaak voorkomende vorm van longontsteking;
- Over het algemeen komt het voor bij mensen met chronische gezondheidsproblemen en/of een kwetsbaar immuunsysteem;
- Schimmelpneumonie wordt veroorzaakt door het inademen van schimmelsporen.
(Lung Foundation Australia 2020; WebMD 2018)
Er zijn nog andere manieren waarop longontsteking kan worden ingedeeld of beschreven:
- afhankelijk van het deel van de long dat is aangetast, bijv. bronchiale longontsteking of pneumonie van de onderste kwab;
- Volgens het organisme dat de infectie veroorzaakt;
- Volgens of de longontsteking in de gemeenschap of in het ziekenhuis wordt veroorzaakt (ziekenhuisverworven longontsteking treedt op nadat de patiënt langer dan 48 uur is opgenomen);
- Als het aspiratiepneumonie is, die optreedt als gevolg van aspiratie, waardoor een ontstekingsreactie in het getroffen gebied ontstaat; enAls het beademingsgeassocieerde pneumonie is.
(Dunn 2005; Farrell & Dempsey 2013)
Hoe wordt longontsteking behandeld?
Antibiotica
De behandeling hangt af van de ernst van de longontsteking. In milde gevallen kan de patiënt orale antibiotica innemen in een huiselijke omgeving. In ernstiger gevallen kan opname in het ziekenhuis nodig zijn en behandeling met intraveneuze antibiotica, zuurstoftherapie en fysiotherapie op de borst (Dunn 2005).
Omdat longontsteking een infectie is, moet zo snel mogelijk met antibioticatherapie worden begonnen. Soms kan dit zijn voordat het oorzakelijke organisme is vastgesteld, maar het type antibioticum kan zo nodig worden gewijzigd. Afhankelijk van de ernst van de longontsteking kan dit in intraveneuze of orale vorm (Watson 2008).
Zuurstoftherapie
Een ander belangrijk aspect van de behandeling van longontsteking is zuurstoftherapie en het handhaven van adequate zuurstofsaturatieniveaus. Afhankelijk van de patiënt moet de zuurstofsaturatie hoger zijn dan 93%, waarbij de zuurstofconcentratie ook varieert afhankelijk van de patiënt, zijn comorbiditeiten en de ernst van de longontsteking. Bevochtigde zuurstoftherapie kan ook worden gebruikt om de patiënt te helpen bij de expectoratie (Watson 2008).
Soms kan pulsoximetrie bij deze patiënten onnauwkeurig zijn, en in dat geval kunnen arteriële bloedgaswaarden een rol spelen om ervoor te zorgen dat adequate oxygenatie wordt bereikt. Sommige patiënten kunnen, zelfs wanneer ze hoge flow zuurstof krijgen, nog steeds hypoxisch blijven, en daarom kan continue positieve luchtwegdruk geïndiceerd zijn (Farrell & Dempsey 2013; Watson 2008).
Pain Management
Het is belangrijk om te onthouden dat een patiënt met pneumonie pijn kan hebben. Dit betekent dat hun longuitzetting in het gedrang kan komen, wat hun toestand verder kan verergeren. Deze pijn kan vaak worden beschreven als pleuritische pijn op de borst (Farrell & Dempsey 2013; Watson 2008).
Degenen met een ernstige longontsteking kunnen behandeling door fysiotherapeuten nodig hebben. Als onderdeel van een interprofessioneel team kunnen fysiotherapeuten niet alleen helpen bij eventuele gelijktijdige fysieke achteruitgang en thoraxfysiotherapie, maar kunnen ze de patiënt ook helpen effectieve ademhalingspatronen en -houdingen aan te leren om longexpansie en expectoratie te bevorderen (Watson 2008).
Hydratie
Andere behandelingen voor longontsteking moeten erop gericht zijn dat de patiënt voldoende gehydrateerd is en als dat niet het geval is, moet ervoor worden gezorgd dat intraveneuze vloeistoffen worden toegediend. Adequate hydratatie is belangrijk voor het ophoesten van secreet en helpt ook bij eventuele hypotensie. De patiënt kan meer vocht verliezen als hij koortsig is en een verhoogde ademhalingsfrequentie heeft. Daarom moet ook de urineproductie worden gecontroleerd, omdat dit een verslechtering van de toestand van de patiënt kan signaleren (Dunn 2005; Watson 2008).
Voeding
Een andere behandelingsfactor die gemakkelijk over het hoofd kan worden gezien, is voeding. Mensen met een ernstige longontsteking kunnen last hebben van misselijkheid en zullen daardoor een verminderde eetlust hebben. Vergeet niet dat wanneer iemand een infectie heeft, zijn caloriebehoefte toeneemt (Watson 2008).
Pneumoniemonitoring en complicaties
Persoonlijke longontsteking moet ook snel en doeltreffend worden behandeld om complicaties te voorkomen. Mogelijke complicaties zijn pleuritis, atelectase, pleurale effusie longabcessen, bacteriëmie, septikemie en overlijden. Als de patiënt verslechtert en in ademnood komt, kan hij ook beademing nodig hebben (Farrell & Dempsey 2013; Watson 2008).
Verpleegkundigen moeten ervoor zorgen dat regelmatige monitoring van de patiënt plaatsvindt, waaronder:
- Hydratie en eliminatie bewaken;
- Op de vitale functies letten, waaronder zuurstofsaturatie;
- Zuurstoftherapie geven indien nodig;
- Zorgen dat de patiënt zo wordt gepositioneerd dat adequate ventilatie is gewaarborgd;
- Rust bevorderen en energie besparen;
- Drukgebiedverzorging;
- Mondverzorging;
- Voeding controleren en onderhouden;
- Pijnbeoordeling en -beheersing;
- Leren van de patiënt over infectiebeheersing en handhygiëne; en
- Patiënt geruststellen.
(Dunn 2005; Farrell & Dempsey 2013)
Pneumoniepreventie

Immunisatie is een bewezen strategie om de kans op het krijgen van longontsteking te verkleinen (WHO 2019b; Lung Foundation Australia 2020) Het pneumokokkenvaccin is gratis volgens het Nationaal Immunisatie Programma (NIP) Schema voor bepaalde groepen mensen (DoH 2020).
U moet patiënten ook adviseren om:
- Beoefen een goede handhygiëne om de overdracht van infecties te minimaliseren;
- Stop met roken en vermijd rookruimtes;
- Hun immuunsysteem sterk houden door een gezond dieet te volgen, te bewegen en voldoende slaap te krijgen
(Lung Foundation Australia 2020; Mayo Clinic 2020)
Conclusie
Verpleegkundigen dragen bij aan alle fasen van het traject van een individu met longontsteking en zijn van vitaal belang om ervoor te zorgen dat ze de holistische zorg krijgen die ze tijdens deze ziekte nodig hebben.
Bronnen
- Gemeenschappelijke infecties van de luchtwegen (RTI)
- Handhygiëne 101
- Infectieziekten: How Do You Break the Chain?
- Australian Bureau of Statistics 2019, 3303.0 – Doodsoorzaken, Australië, 2017, ABS, bekeken 3 december 2020, https://www.abs.gov.au/ausstats/[email protected]/Lookup/by%20Subject/3303.0~2017~Main%20Features~Australia’s%20leading%20causes%20of%20death,%202017~2
- Australian Government Department of Health 2020, Pneumococcal Immunisation Service, DoH, bekeken 3 december 2020, https://www.health.gov.au/health-topics/immunisation/immunisation-services/pneumococcal-immunisation-service-0
- Dadonaite, B & Roser, M 2019, Pneumonia, Our World in Data, bekeken 3 december 2020, https://ourworldindata.org/pneumonia
- Dunn, L 2005, ‘Pneumonia: Classification, Diagnosis and Nursing Management’, Nursing Standard, vol. 19, no. 42, pp. 50-54, https://journals.rcni.com/nursing-standard/pneumonia-classification-diagnosis-and-nursing-management-ns2005.06.19.42.50.c3901
- Farrell, M & Dempsey, J (eds) 2013, Smeltzer and Bare’s Textbook of Medical-Surgical Nursing, 3rd edn, Lippincott Williams and Wilkins, Broadway.
- Healthdirect 2020, Pneumonie, Healthdirect, bekeken 3 december 2020, https://www.healthdirect.gov.au/pneumonia
- Healthy WA 2015, Pneumonie, Healthy WA, bekeken 3 december 2020, https://healthywa.wa.gov.au/Articles/N_R/Pneumonia
- Mayo Clinic 2020, Pneumonie, Mayo Clinic, bekeken 3 december 2020, https://www.mayoclinic.org/diseases-conditions/pneumonia/symptoms-causes/syc-20354204
- Moyer, N 2018, Longconsolidatie: What it is and How it’s Treated, Healthline, bekeken 3 december 2020, https://www.healthline.com/health/lung-consolidation#vs.-pleural-effusion
- Poulos, L M, Correll, P K, Toelle, B G, Reddel, H K, and Marks, G B 2014, Lung Disease in Australia, Woolcock Institute of Medical Research, bekeken 3 december 2020, https://www.cesphn.org.au/preview/chronic-disease-management-1/respiratory-1/1851-lung-disease-in-australia-report-final-22october14/file
- The Royal Children’s Hospital Melbourne, Pneumonia, RCHM, bekeken 3 december 2020, https://www.rch.org.au/kidsinfo/fact_sheets/Pneumonia/
- Watson, D 2008, ‘Pneumonia 2: Effective Nursing Assessment and Management’, Nursing Times, vol. 104, no. 5, pp. 30-31, https://www.nursingtimes.net/clinical-archive/respiratory-clinical-archive/pneumonia-2-effective-nursing-assessment-and-management-05-02-2008/
- WebMD 2018, Types of Pneumonia, WebMD, bekeken 3 december 2020, https://www.webmd.com/lung/pneumonia-types#2
- World Health Organisation 2019a, Pneumonia, WHO, bekeken 3 december 2020, https://www.healthdirect.gov.au/pneumonia
- World Health Organisation 2019b, Pneumonia, WHO, bekeken 3 december 2020, https://www.who.int/news-room/fact-sheets/detail/pneumonia
.