Reusachtig diep halslipoom: A Case Report and Review of the Literature
2Departement Mondziekten en Kaakchirurgie, King Abdulaziz University- Dental School, KSA
3Departement Mondziekten en Kaakchirurgie, Boston University, USA
4Departement Mondziekten en Kaakchirurgie, King Abdulaziz University, KSA
*Corresponderende auteur: Amr Bayoumi, Afdeling Mondziekten en Kaakchirurgie, King AbdulazizUniversiteit, Jeddah, KSA
Gepubliceerd: 10 feb, 2017
Citeer dit artikel als: Alshadwi A, Nadershah M, Salama A,Bayoumi A. Giant Deep Neck Lipoma:A Case Report and Review of theLiterature. Clin Surg. 2017; 2: 1299.
Abstract
Lipomen kunnen zich in alle delen van het lichaam bevinden en kunnen klinisch verward worden met andere zachte tissuemassa’s. Ze komen zelden voor in het hoofd en de hals. Een grote halsmassa (groter dan 10 cm) met een snelle groei moet aanleiding geven tot bezorgdheid over een mogelijke maligniteit. Chirurgische excisie van een lipoom wordt vaak als definitieve behandeling gebruikt en in de literatuur zijn alternatieve behandelingen voor lipomen beschreven, zoals liposuctie. In de huidige studie presenteerde zich een 39-jarige man met een vergrote linkerhalsmassa van 11 cm × 8 cm die succesvol werd verwijderd.De operatie gaf uitstekende cosmetische resultaten en geen functionele beperkingen. Een geïntegreerd overzicht van de literatuur betreffende etiologie, histopathologie, diagnostische en behandelingsmodaliteiten van lipomen wordt gepresenteerd.
Keywords: Lipoma; Liposarcoom; Halsmassa
Inleiding
Lipomen zijn goedaardige tumoren van vetweefsels met een geschatte incidentie van 10% van allemesenchymale neoplasmen . Slechts 13% van de lipomen komen echter voor in het hoofd-halsgebied, waarvan de meeste in de achterhals ontstaan. In zeldzame gevallen kunnen ze zich ontwikkelen in het voorste deel van de hals, de fossa infratemporalis, of in de mondholte, de keelholte, het strottenhoofd en de oorspeekselklier. Hun groei is meestal traag en beperkt. De meeste lipomen hebben een diameter van twee centimeter en worden zelden groter dan tien centimeter. Hoewel lipomen elders in het lichaam bij vrouwen tweemaal zo vaak voorkomen als bij mannen, is de verdeling tussen mannen en vrouwen bij lipomen in het hoofd-halsgebied evenwichtiger. Lipomen worden gewoonlijk ingedeeld op basis van anatomische locatie en histologie. Goedaardige lipomateuze tumoren worden op basis van histologische kenmerken en groeipatroon onderverdeeld in klassieke lipomen, fibrolipomen, angiolipomen, infiltrerende lipomen, intramusculaire lipomen, hibernomen, pleomorfe lipomen, lipoblastomatose en diffuse lipoblastomatose. Een “reusachtig lipoom” is groter dan 10 cm in ten minste één dimensie of weegt meer dan 1000 gram. Lipomen kunnen zich in alle delen van het lichaam bevinden en kunnen anatomisch worden ingedeeld in oppervlakkig of diep. In het hoofd-halsgebied worden lipomen die zich diep in het platysma of de gelaatsspieren bevinden als diep beschouwd. De meeste lipomen in het hoofd-halsgebied zijn oppervlakkig en komen voor in het achterste deel van de nek. Diepe lipomen in het voorste deel van de hals zijn daarentegen zeldzaam. Slechts een paar van dergelijke gevallen zijn gemeld in de literatuur. Wij melden een geval van een reusachtige diepe lipoom van de anterior nek.
Figuur 1
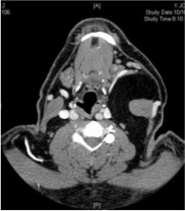
Figuur 1
Axiale doorsnede van de CT-scan van de hals waarop een grote massa te zien is mediaal van de linker musculus sternocleidomastoideus.
Figuur 2
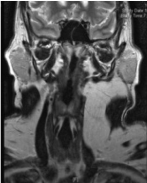
Figuur 2
Coronale doorsnede van de hals MRI toont linker hals laesie met asignal consistent met vet.
Figuur 3
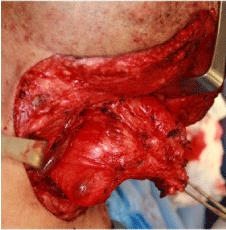
Figuur 3
Intraoperatieve foto van het lipoom waarop een nauwe relatie met de inwendige halsader is te zien.
Figuur 4
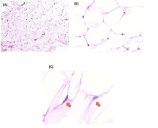
Figuur 4
Histopathologisch onderzoek van het reusachtige diepe lipoom van de hals.Hematoxyline- en eosinekleuring. Oorspronkelijke vergrotingen: (A) 40x, (B) 400x en (C) 600x.
Casuspresentatie
Een 39-jarige Latijns-Amerikaanse man werd naar de polikliniek voor mond- en kaakchirurgie van het Boston Medisch Centrum verwezen met een eenjarige geschiedenis van progressieve zwelling aan de linkerzijde van de hals. De patiënt meldde dat de zwelling in de voorafgaande 2 maanden in omvang was toegenomen. Hij merkte af en toe linkszijdige nekpijn op die uitstraalde naar de ipsilaterale onderkaak. Hij ontkende zowel odynophagia als dysphagia. Zijn medische voorgeschiedenis was veelzeggend voor astma, diabetes mellitus type 2, hypertensie en obesitas. Hij woog 87 kilo en zijn lengte was 167 cm. Klinisch onderzoek toonde een indiscretesoft, beweeglijk massa in de linker niveaus I, II, en III van de hals. Er was geen huidbetrokkenheid, huidfixatie noch lymfadenopathie. De luchtpijp en de schildklier lagen in de middellijn. Intra-oraal, was er geen bewijs van tumor of massa. De diagnostische werkzaamheden omvatten een computertomografie-scan (CT-scan), een magnetische resonantie beeldvorming (MRI), en een fijne naaldaspiratie cytologie (FNAC). De CT-scan (figuur 1) en MRI (figuur 2) toonde een grote massa media aan de linker sternocleidomastoideus spier uit te breiden van het niveau van de linker mastoideus tip tot het niveau van de linker sleutelbeen. De laesie strekte zich uit langs de anterieure en posterieure aspecten van de linker musculus sternocleidomastoideus met een duidelijk dun kapsel en septa. De omvang was ongeveer 8 cm (anterior-posterior dimensie) x 6,3 cm (transversale dimensie) x 11 cm (cefalocaudale dimensie) en was goed begrensd zonder bewijs van invasie van aangrenzende structuren. De massa was homogeen en had een signaal consistent met vet op alle sequenties. Het verplaatste de linker halsslagader en de linker interne halsader mediaal zonder occlusie. De linker submandibulaire klier was ook anterior verplaatst. Na de beeldvorming werd tweemaal een FNAC-poging gedaan met onduidelijk resultaat. De patiënt onderging een incisiebiopsie onder algehele anesthesie die de diagnose lipoom bevestigde. Dit reusachtige lipoom werd verwijderd met behulp van een transcutane incisie in de hals, die zich uitstrekte van de linkermastoïdpunt naar de middellijn, ongeveer 4 cm boven de sternale inkeping. De dissectie werd uitgevoerd door de huid, de onderhuidse fascie, de Platysma-spier en de oppervlakkige laag van de diepe cervicale fascie. Een duidelijk kapsel werd geïdentificeerd rond het lipoom, wat de chirurgische verwijdering vergemakkelijkte. De laesie werd ontleed stomp van de interne jugular en gemeenschappelijke halsslagader zonder complicaties (figuur 3).
Histopathologie
De chirurgische resectie specimen bestond uit grossly tan-geelfibro-adipose weefsel van 10,5 x 9,0 x 4,0 cm en een gewicht van 136,2 gram. Sectie toonde geen abnormale gebieden van bloeding of necrose. Microscopisch onderzoek onthulde niet-ingekapseld rijp vetweefsel (figuur 4 (A); originele vergroting, 40×). Onderzoek bij hogere vergroting aangetoond typischehexagonale rangschikking van rijpe adipocyten (figuur 4 (B); originele vergroting, 400 ×) met excentrisch gelegen kleine, onopvallendeovale kernen met open chromatine configuratie (figuur 4 (C), rode pijlen; originele vergroting, 600 ×). Er werden geen gebieden met cytologische atypie, onrijpe adipocyten, lipoblasten, necrose of andere atypische kenmerken gezien. Deze bevindingen, samen met de klinische presentatie, zijn consistent met de diagnose van een goedaardig conventioneel lipoom. Er werden geen kenmerken gezien die wijzen op een specifieke morfologische variant van lipoom (bijv. angiolipoom of spindelcellipoom). Lokale gebieden van histologisch onopvallende skeletspieren en 14 goedaardige lymfeknopen werden ook geïdentificeerd in het specimen (niet afgebeeld), maar er was geen infiltratief groeipatroon of spiervezelbeknelling die wees op een intramusculair lipoom.
Discussie
Ondanks de goedaardige aard van lipomen, kan het onderscheid met goed gedifferentieerde liposarcomen een uitdaging zijn. Een snelgroeiende halsmassa moet de verdenking van een maligniteit doen rijzen. Bovendien zijn de grootte van de massa, de lokalisatie, de consistentie en de aanhechting aan de aangrenzende weefsels nuttig om een benigne van een maligne massa te onderscheiden. Liposarcomen bevinden zich meestal in het retroperitoneum, de billen, de spieren van de onderste ledematen of het mediastinum. Ze worden meestal gevonden in de diepere weke delen en niet in de onderhuidse gebieden. Slechts 2-8% van de liposarcomen komen echter voor in het hoofd-halsgebied. Goed gedifferentieerd liposarcoom is laaggradig van aard en kan worden onderverdeeld in drie subtypes, waarbij het lipomalikeliposarcoom (het meest voorkomend) zowel macroscopisch als microscopisch op het lipoom lijkt.
Diagnostische beeldvorming, met inbegrip van computertomografie-scan of magnetische resonantie beeldvorming, is een essentiële stap in de evaluatie van de halsmassa. Eenvoudige lipomen zijn discreet, ingekapseld en homogeen. Hoewel ze morfologisch niet te onderscheiden zijn van normaal vet, zijn de lipiden van lipomen niet beschikbaar voor metabolisme. Het is gewoonlijk omgeven door een dun fibreus kapsel. Bij MRI-onderzoek geldt: hoe gedifferentieerder het liposarcoom, hoe intenser het vetsignaal is. MRI-bevindingen die wijzen op een liposarcoom zijn verdikte ornodulaire septa (meestal dikker dan 2 mm), geassocieerde niet-adiposemassa’s, en prominente foci van hoog T2-signaal en prominente gebieden van versterking .
Niettemin kunnen CT en MRI niet met zekerheid een onderscheid maken tussen lipomen en liposarcomen. Het dunne kapsel van het lipoom kan worden waargenomen als een slecht gedefinieerde grens die versmelt met de omringende weefsels, waardoor het liposarcoom wordt nagebootst. Bovendien kunnen eenvoudige lipomen ook spiervezels, bloedvaten, fibreuze septa, en/of gebieden van necrose of ontsteking bevatten. Al deze intralesionale niet-adiposecomponenten kunnen de juiste beeldvormingsdiagnose in de war sturen omdat zij bevindingen kunnen nabootsen die geassocieerd worden met goed gedifferentieerde liposarcomen.
Histologisch onderzoek is de enige manier om de twee entiteiten te onderscheiden. Incisiebiopsieën zijn echter niet betrouwbaar en vaak wordt de definitieve diagnose pas gesteld nadat de laesie volledig is verwijderd. Lipomen bestaan histologisch uit rijp adiposetisch weefsel, gerangschikt in lobben, waarvan vele omgeven zijn door een delicaat vezelig kapsel. Liposarcomen worden histologisch beschreven als zijnde vergelijkbaar met lipomen, maar met verspreide atypische fibroblasten of soms aanwezige zegelringcellen. Andere weke delen neoplasma’s die in de differentiële diagnose kunnen zijn lipoblastoma (ofinfancy), intramusculaire angioma, lipomatosis, myxoma, myxoidliposarcoma, of pleomorfe liposarcoma, maar deze entiteiten werp gemakkelijk uitgesloten morfologisch in de gepresenteerde geval.
Schirurgische behandeling opties van lipomen omvatten excisie of liposuctie-ondersteunde verwijdering. Excisie wordt vaker toegepast vanwege de lagere recidiefkans. Liposuctie-geassisteerde verwijdering kan worden aanbevolen om het resulterende litteken en potentiële schade aan aangrenzende structuren tijdens excisie te vermijden. De risico’s van liposuctie omvatten huidonregelmatigheden zoals dimpling, parasthesie, pigmentverandering, en een hoog risico op recidief. Eenvoudige lipomen recidiveren voor 5% plaatselijk. Recidief is gerelateerd aan onvolledige excisie of infiltratief type lipoom.
De ziekte van Madelung, ook bekend als goedaardige symmetrische lipomatose, is een zeldzame idiopathische ziekte, voornamelijk gerapporteerd in mediterrane en Oost-Europese etnische groepen. Het treft vooral mannen van middelbare leeftijd (man-vrouw verhouding is 15:1) met een voorgeschiedenis van alcoholisme. Bovendien ontwikkelt ongeveer 80% van de patiënten met HIV-1-infectie die met een proteaseremmer worden behandeld, dit syndroom. Deze ziekte wordt gekenmerkt door meerdere niet-ingekapselde lipomen in verschillende lichaamsgebieden, wat leidt tot een aanzienlijke cosmetische misvorming. De typische beschrijving bestaat uit massieve lipomateuze afzettingen rond de hals, die aanleiding geven tot de klassieke beschrijving van lipoma anulare colli, “buffelbult” en “paardenkraag”. Chirurgie is de meest doeltreffende behandeling, vooral wanneer er sprake is van esthetische vervorming en/of een aanzienlijke beknelling van het spijsverteringskanaal. Omdat deze laesies echter niet ingekapseld zijn, is volledige chirurgische excisie een uitdaging en kan dit leiden tot lokaal recidief. Samenvattend zijn reusachtige lipomen van het hoofd en de hals ongewoon. De chirurg moet in staat zijn benigne lipomen te onderscheiden van liposarcomen. Diagnostische hulpmiddelen zijn CT-scan, MRI, FNAC, en open biopsie. Chirurgische excisie is de voorkeursbehandeling met een laag recidiefpercentage.
- Sanchez MR, Golomb FM, Moy JA, Potozkin JR. Giant lipoma: case report and review of the literature. J Am Acad Dermatol. 1993; 28: 266-268.
- El-Monem MHA, Gaafar AH, Magdy EA. Lipomen van het hoofd en de hals: presentatievariabiliteit en diagnostische work-up. J Laryngol Otol. 2006; 120: 47-55.
- Som PM, Scherl MP, Rao VM. Rare presentations of ordinary lipomas of the head and neck: a review. AJNR Am J Neuroradiol. 1986; 7: 657-664.
- Shmookler BM, Enzinger FM. Pleomorf lipoom: een goedaardige tumor die liposarcoom simuleert. Een klinisch-pathologische analyse van 48 gevallen. Cancer. 1981; 47: 126-133.
- Lee CA, Damm DD, Neville BW, Allen C, Bouquot J. Oral and maxillofacial pathology. 2008.
- Lee J, Fernandes R. Nekmassa’s: evaluatie en diagnostische benadering. Oral and Maxillofacial Surgery Clinics of North America. 2008; 20: 321-337.
- Pélissier A, Sawaf MH, Shabana AH. Infiltrerend (intramusculair) benigne lipoom van het hoofd en de hals. J Oral Maxillofac Surg. 1991; 49: 1231-1236.
- Vinay K, Abbas AL, Fauston N. Robbins and Cotran pathologic basis of disease. New York: Saunders. 2004.
- Marx RE, Stern D. Oral and maxillofacial pathology. Chicago: Quintessence. 2003.
- De Jong AL, Park A, Taylor G, Forte V. Lipomen van het hoofd en de hals bij kinderen. Int J Pediatr Otorhinolaryngol. 1998; 43: 53-60.
- Medina CR, Schneider S, Mitra A. Giant submental lipoma: Case report and review of the literature. Can J Plast Surg. Winter 2007; 15: 219-222.
- Moumoulidis I, Durvasula P, Jani P. Well-circumscribed intramuscular lipoma of the sternocleidomastoid muscle. Auris Nasus Larynx. 2004; 31: 283-285.
- Ramakantan R, Shah P. Anterior neck lipoma masquerading as an external laryngocoele. J Laryngol Otol. 1989; 103: 1087-1088.
- Wenig BM. Lipomas of the larynx and hypopharynx: a review of the literature with the addition of three new cases. J Laryngol Otol. 1995.
- Weiss SW. Lipomateuze tumoren. Monogr Pathol. 1996; 38: 207-239.
- Dei Tos AP. Liposarcoom: nieuwe entiteiten en evoluerende concepten. Ann Diagn Pathol. 2000; 4: 252-266.
- Davis EC, Ballo MT, Luna MA, Patel SR, Roberts DB, Nong X, et al. Liposarcoma van het hoofd en de hals: De Universiteit van Texas M. D. Anderson Cancer Center ervaring. Head Neck. 2009; 31: 28-36.
- Nouri H, Hassani R, Aderdour L, Raji A. The well-differentiated liposarcoma of the hypopharynx. Eur Ann Otorhinolaryngol Head Neck Dis. 2011; 128: 143-145
- Cappabianca S, Colella G, Pezzullo MG, Russo A, Iaselli F, Brunese L, et al. Lipomateuze laesies van het hoofd-halsgebied: beeldvormingsbevindingen in vergelijking met histologisch type. Radiol Med. 2008; 113: 758-770.
- Gaskin CM, Helms CA. Lipomas, lipoma variants, and well-differentiated liposarcomas (atypical lipomas): results of MRI evaluations of 126 consecutive fatty masses. AJR Am J Roentgenol. 2004; 182: 733-739.
- Chikui T, Yonetsu K, Yoshiura K, Miwa K, Kanda S, Ozeki S, et al. Beeldvormende bevindingen van lipomen in de orofaciale regio met CT, US, en MRI. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1995; 84: 88-95.
- Freedberg IM, Eisen AZ, Wolf K. Fitzpatrick’s Dermatology in General Medicine. 5th edn. New York: McGraw-Hill, Health Professions Division. 1999; 1.
- Albu S. Madelung disease. Ear Nose Throat J. 2011; 90: 148-149.
- Ramos S, Pinheiro S, Diogo C, Cabral L, Cruzeiro C. Madelung disease: a ot-so-rare disorder. Ann Plast Surg. 2010; 64: 122-124.
- Alameda YA, Torres L, Perez-Mitchell C, Riera A. De ziekte van Madelung: een klinische diagnose. Otolaryngol Head Neck Surg. 2009; 141: 418-419.