Minimaal invasieve behandelingen voor hinderlijke beenaderen
Het behandelen van vergrote beenaderen kan hun uiterlijk verbeteren en het risico op zwelling, pijn en andere problemen verminderen.
Als u spataderen hebt – die donkerblauwe of paarse beenaderen die boven het huidoppervlak uitsteken – bent u misschien bang voor het dragen van strandkleding en andere kleding die uw benen blootstelt. Met de zomer nog maar een paar maanden verwijderd, is dit misschien een goed moment om daar iets aan te doen. Maar het is niet alleen een cosmetische overweging. Spataderen kunnen pijn en ongemak veroorzaken en in zeldzame gevallen zelfs bloedende zweren in de benen. Het behandelen van vergrote beenaderen kan het ongemak verlichten en complicaties voorkomen.
De oudere, chirurgische behandeling voor spataderen was “stripping” – het verwijderen van beenaderen via incisies onder algehele verdoving. Chirurgie is grotendeels vervangen door minder invasieve opties die injecties, laser, en radiofrequente energie omvatten. Een groeiend aantal aderbehandelingscentra in de Verenigde Staten maakt deze behandelingen beschikbaar voor meer vrouwen. De aanpak die het beste voor u is, hangt af van de grootte, het type en de locatie van uw spataderen.
zwakke kleppen, samenklonterend bloed
Legaderen hebben een zware taak: ze moeten zuurstofarm bloed helemaal terug naar uw hart stuwen, waarbij ze tegen de zwaartekracht en de druk van uw lichaamsgewicht in moeten werken. Deze aderen hebben eenrichtingskleppen die voorkomen dat het bloed terugstroomt (zie “Anatomie van een spatader in het been”), maar de kleppen kunnen verzwakken en niet meer goed werken, vooral naarmate we ouder worden. Als gevolg van deze veranderingen kan bloed zich ophopen in de aderen direct onder de huid, waardoor ze groter en minder elastisch worden.
Anatomie van een spatader
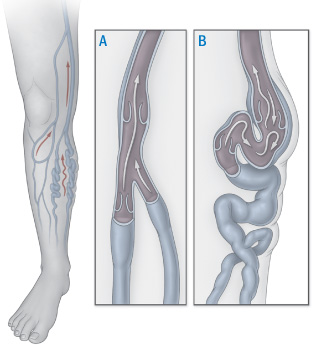
Normaal wordt het bloed in het been omhoog geleid naar het hart door eenrichtingskleppen, die voorkomen dat het bloed naar achteren stroomt (A). Bij een spatader (B) zijn de kleppen vervormd en sluiten ze niet goed, zodat het bloed naar achteren stroomt, zich verzamelt en de ader vergroot.
Er zijn verschillende soorten vergrote aderen: spataderen, reticulaire aderen en spataders. Spataders zijn minstens een tiende inch in diameter en kunnen tot een kwart inch groot zijn. Ze lijken vaak op gedraaide touwen en kunnen zich overal vormen, van de dij tot de enkel. De belangrijkste symptomen – pijn, branderigheid, druk, zwaarte of zwakte in de benen – zult u waarschijnlijk voelen na lang staan of zitten. s Nachts kunt u een pijnlijke spierkramp in uw kuit krijgen (een charley horse). Uw voeten en enkels kunnen opzwellen, en de huid rond de aangetaste aderen kan droog en jeukerig worden, of uitslag of een bruine of blauwe verkleuring krijgen. Grotere aderen betekenen niet noodzakelijkerwijs ernstiger symptomen, en de symptomen kunnen zich al ontwikkelen voordat de aderen prominent worden.
Reticulaire aderen, ook bekend als blauwe aderen of feeder aderen, zijn kleiner dan spataderen, maar kunnen ook een draderig uiterlijk hebben. Ze komen vooral voor aan de achterkant van het been, meestal rond de knie. Netvormige aders kunnen zich vertakken in (of voeden met) spataders, ook wel telangiëctasieën genoemd, die kleiner zijn dan netvormige aders en niet uitpuilen of ongemak veroorzaken. Ze zien eruit als rode of blauwe spinnenwebben op het huidoppervlak en kunnen zowel in het gezicht als op de benen voorkomen.
Selected resources
American Society for Dermatologic Surgery
847-956-0900
www.asds.net
American College of Radiology/Radiological Society of North America
www.radiologyinfo.org
Society of Interventional Radiology
800-488-7284 (gratis)
www.sirweb.org
The American Venous Forum
978-927-7800
www.veinforum.org
Wie krijgt spataderen?
Leeftijd is de meest voorkomende risicofactor. Meer dan 40% van de vrouwen boven de 50 jaar en 75% van de vrouwen boven de 70 jaar heeft spataderen. Niet alleen worden de bloedvaten zwakker naarmate men ouder wordt, maar ook de kuitspieren, die normaal de aderen dichtknijpen en het bloed tijdens het lopen terug naar het hart sturen.
Andere risicofactoren die u kunnen predisponeren voor spataderen zijn onder meer:
Geslacht. Vrouwen zijn iets vatbaarder voor spataderen dan mannen. Zwangerschap kan een van de redenen zijn: een groter bloedvolume, extra gewicht en een grotere druk op de buik belasten de aderen in de benen met meer slijtage. Hoe meer voldragen zwangerschappen een vrouw heeft gehad, hoe groter haar risico. Hormonen kunnen er ook voor zorgen dat de bloedvaten verwijden, en er zijn aanwijzingen dat het nemen van orale anticonceptiemiddelen of hormoontherapie de kans op het ontwikkelen van spataderen vergroot.
Herediteit. Spataderen komen vaak in families voor, waarschijnlijk als gevolg van erfelijke zwakte in aderwanden of klepwerking.
Opstelling. Uit een groot Deens onderzoek bleek dat vrouwen die meer dan 75% van hun werktijd staand of lopend doorbrachten, bijna twee keer zoveel kans hadden om voor spataderen te worden behandeld als vrouwen die minder uren op hun voeten doorbrachten.
Gewicht. Overgewicht, vooral rond het midden, zet extra druk op de beenaderen. Vrouwen met matig overgewicht hebben meer kans op spataderen dan hun dunnere tegenhangers, en het risico wordt verdrievoudigd bij vrouwen met obesitas.
Zelfzorgbenaderingen
Niet als u symptomen hebt, is er geen reden om uw spataderen te behandelen. Als u wel symptomen hebt, kunnen de volgende strategieën voldoende zijn om uw ongemak te verlichten en de noodzaak van sterkere maatregelen te voorkomen of uit te stellen:
Lig uw voeten omhoog. Rust een paar keer per dag 15 minuten uit met uw benen omhoog, boven het niveau van uw hart, zodat uw aderen niet tegen de zwaartekracht in hoeven te werken.
Verander de activiteit van uw benen. Als u kunt, vermijd langdurig zitten of staan. Als u toch lang zit of staat, neem dan regelmatig een stevige wandelpauze. Zit niet met uw benen over elkaar.
Wees actief. Doe regelmatig aan lichaamsbeweging, zoals stevig wandelen, om de bloedsomloop te verbeteren en de kuitspieren te versterken, die helpen het bloed door de aderen te stromen.
Neem een pijnstiller. Acetaminophen, aspirine, of ibuprofen kunnen af en toe lichte pijn door spataderen verlichten.
Draag steunkousen. Elastische kousen zetten druk op de aderen in het been en voorkomen dat het bloed naar achteren stroomt. Als de symptomen licht tot matig zijn, kunnen gewone steunkousen of compressiekousen die zonder recept verkrijgbaar zijn, voldoende zijn. Als de symptomen ernstiger zijn, zal uw arts een graduele compressiekous voorschrijven die een afnemende druk uitoefent van de enkels naar de dijen. U moet de kousen aantrekken voordat u ’s morgens uit bed stapt. Tenzij u al bepaalde complicaties heeft ontwikkeld, zal uw verzekeringsmaatschappij waarschijnlijk eisen dat u de compressiekousen een aantal maanden uitprobeert voordat zij toestemming geeft voor betaling van meer invasieve behandeling.
Losser up. Draag geen strakke kleding rond uw middel of benen.
Minimaal invasieve benaderingen
Als u zonder veel succes zelfhulp hebt geprobeerd (zie “Zelfzorgbenaderingen”), kunt u een minimaal invasieve ingreep overwegen. Als uw behoeften louter cosmetisch zijn, zult u moeten betalen voor de behandeling van spataders en mogelijk grotere aders. Therapie wordt als medisch noodzakelijk beschouwd als uw symptomen uw dagelijkse activiteiten beperken, of als de aderen zijn gescheurd of zweren hebben veroorzaakt die moeilijk te behandelen zijn.
Aderprocedures worden uitgevoerd door veel verschillende specialisten, waaronder dermatologen, interventieradiologen, vaatchirurgen en plastisch chirurgen die in ziekenhuizen of medische centra zijn gevestigd. Gespecialiseerde ader behandelingscentra kunnen ook beschikbaar zijn in uw omgeving. Volgens Dr. Emily J. Fisher, hoofd laser- en cosmetische dermatologie van de Lahey-kliniek in Lexington, Massachusetts, is het belangrijk om de geloofsbrieven en opleiding van de arts die de procedure uitvoert te controleren. Ze wijst erop dat u mogelijk een echografie nodig hebt om te controleren op onderliggende problemen in de diepere beenaderen. Ze beveelt ook aan dat u ervoor zorgt dat de arts die de aderprocedure uitvoert, complicaties of onverwachte bevindingen kan aanpakken of u doorverwijst naar iemand die dat kan.
Minimaal invasieve opties voor de behandeling van beenaderen omvatten het volgende:
Sclerotherapie. Deze behandeling, ook wel injectietherapie genoemd, is meestal de eerste keuze voor spataders, netvormige aders en kleine spataderen. De arts injecteert een chemisch irriterend middel – een vloeistof of schuim – in de ader, waardoor deze opzwelt, aan elkaar kleeft en dichtgaat. Uw bloedsomloop wordt niet belemmerd omdat gezonde bloedvaten in de buurt de afgesloten ader compenseren. Tot voor kort gebruikten de meeste artsen voor sclerotherapie een detergensachtige stof genaamd natriumtetradecylsulfaat. Maar in 2010 heeft de FDA een nieuw middel goedgekeurd, polidocanol (Asclera) genoemd, voor gebruik bij spataders en zeer kleine spataderen. Beide middelen werken even goed; beide zijn licht pijnlijk en kunnen tijdelijk zwellingen en blauwe plekken veroorzaken. Er is een zeer klein risico op een allergische reactie, die waarschijnlijker is bij vrouwen met een voorgeschiedenis van ernstige allergieën of astma. Laat uw arts dus weten of u allergisch bent.
Sclerotherapie wordt meestal uitgevoerd door een dermatoloog en vereist meestal meer dan één sessie, omdat elke ader meestal één tot drie keer moet worden geïnjecteerd. De sessies duren 15 minuten tot een uur; er is geen verdoving nodig. Na elke sessie moet u gedurende een week of twee verband en steunkousen dragen. Zodra er geen bloed meer door de ader stroomt, ontwikkelt zich littekenweefsel en vervaagt de ader geleidelijk. In het behandelde gebied kunnen bruine lijnen ontstaan, maar ook deze vervagen meestal.
Oppervlaktherapie (laser). Spataders, netvormige aders en kleine spataderen kunnen worden behandeld met een laser die op het huidoppervlak wordt aangebracht. Lasers zenden een specifieke golflengte van licht uit die de ader verhit en beschadigt zonder de nabijgelegen weefsels te verwonden. U moet een beschermende bril dragen om uw ogen te beschermen tegen eventuele verdwaalde laserstralen. Sommige vrouwen verkiezen lasertherapie boven injecties omdat er geen naalden aan te pas komen, maar dat betekent niet dat het pijnloos is – u zult een sterk knijpend gevoel voelen wanneer de laser geactiveerd wordt. Verdovende gels of crèmes kunnen het prikken verminderen.
De behandeling duurt meestal 15 tot 20 minuten en er is geen verband nodig. U kunt tijdelijk blauwe plekken, jeuk of zwelling ervaren, en sommige vrouwen merken veranderingen in de huidskleur (donkerder of lichter worden) in het behandelde gebied, dat optreedt als de laser het pigment van de huid beïnvloedt. U moet daarna gedurende enkele dagen steunkousen dragen. Uw symptomen kunnen binnen een week of twee na de laserbehandeling verbeteren, maar veranderingen in het uiterlijk duren langer. Oppervlakte lasertherapie kan beter werken dan sclerotherapie voor aders die te nauw zijn om succesvol te injecteren, zoals zeer kleine spataders. Het wordt ook gebruikt voor mensen die allergisch zijn voor scleroserende middelen of die bang zijn voor naalden.
Inwendige therapie (laser of radiofrequentie). Deze methoden, ook bekend als endoveneuze technieken, worden gebruikt om diepere spataderen te behandelen. De storende ader wordt gelokaliseerd met behulp van echografie en een kleine katheter wordt in de ader ingebracht (zie “Endoveneuze behandeling”). De katheter zendt ofwel laser- ofwel radiofrequentie-energie uit, waardoor de ader krimpt en wordt afgesloten. Net als bij andere behandelingen behouden omliggende gezonde aderen hun normale bloedstroom. Er kan zwelling en pijn optreden en u moet gedurende ten minste twee weken steunkousen dragen. Oppervlakteaderen die verbonden zijn met de behandelde ader krimpen meestal na de behandeling, maar als dat niet het geval is, kunnen ze worden behandeld met “touch-up” sclerotherapie.
Endoveneuze behandeling

Nadat de spatader is gelokaliseerd met behulp van echografie, wordt een katheter in de ader (A) ingebracht via een kleine opening in de huid. De katheter levert ofwel laser- of radiofrequentie-energie aan de aderwand, waardoor deze wordt verwarmd en de ader dichtklapt. De ader sluit zich wanneer de katheter wordt teruggetrokken (B).
Laser en radiofrequentie hebben vergelijkbare succespercentages op lange termijn (de recidiefpercentages liggen rond 10%), dus de keuze kan voornamelijk afhangen van de ervaring van de arts met de ene of de andere procedure.
Disclaimer:
Als service voor onze lezers biedt Harvard Health Publishing toegang tot onze bibliotheek met gearchiveerde inhoud. Let op de datum van de laatste herziening of update van alle artikelen. Geen enkele inhoud op deze site, ongeacht de datum, mag ooit worden gebruikt als vervanging voor direct medisch advies van uw arts of andere gekwalificeerde clinicus.