Journal of Rare Disorders: Diagnosis & Therapy
Keywords
Choanal atresia; Endoscopische transnasale benadering; Kinderen; Diagnose; Behandeling
Introductie
Congenitale Choanal Atresia (CCA) is een zeldzame afwijking die obstructie van de bovenste luchtwegen veroorzaakt bij pasgeborenen, met een frequentie van 1 op 7000 tot 8000 geboorten . Het komt tweemaal zo vaak voor bij vrouwen als bij mannen en is vaker unilateraal en rechtszijdig dan bilateraal. Er wordt verondersteld dat het het gevolg is van een abnormaliteit in de ruptuur van het buccofaryngeale membraan. De atresie kan worden geclassificeerd als benig, gemengd benig en membraans of puur membraans. De aard van de belemmerende atretische plaat is vaak beschreven als 90% benig en 10% membraneus. De meeste gevallen van CA zijn geïsoleerde misvormingen, maar het kan geassocieerd zijn met het syndroom van charge (omvat coloboma, hartafwijking, CA, groeiachterstand, genitale afwijkingen, en oorafwijkingen zoals hypoplasie van het uitwendige oor en gehoorverlies). Bilateraal CCA is een noodgeval, omdat het onmiddellijk handhaven van een luchtweg en het opheffen van de obstructie essentieel is, om cyanose en de daaropvolgende dood te voorkomen. De dringende behandeling van pasgeborenen met intermitterende cyanose is het inbrengen van een orale luchtweg en voeding via een oro-gastrische buis. Chirurgie is de definitieve behandeling en de meest gebruikte methoden zijn de trans-palatale benadering, de trans-septale benadering en de endoscopische transnasale benadering.
We bespreken hier de verschillende diagnostische klinische en radiologische methoden die moeten worden gevolgd in een zeldzaam geval van bilateraal CCA. Ook worden de verschillende chirurgische modaliteiten besproken, met speciale nadruk op de transnasale endoscopische benadering en postoperatieve stenting.
Case Report
De 2,8 kg wegende vrouw werd geboren uit een Gravida 1, Para 1 moeder via een spoedkeizersnede, gedaan wegens het uitblijven van de bevalling. De moeder en vader waren respectievelijk 26 en 30 jaar oud en er was geen antenatale voorgeschiedenis van roken, drugsgebruik, infecties of blootstelling aan teratogenen. De APGAR-score (Appearance, Pulse, Grimace, Activity and Respiration) bij de geboorte was 8 en 9 bij respectievelijk de 1e en 5e minuut. Onmiddellijk na de geboorte ontwikkelde ze ademnood en cyanose. Op de pulse oxymetrie was haar PaO2 88% bij kamerlucht. Ze werd overgebracht naar de Neonatale Intensive Care Unit (NICU) voor verdere evaluatie en behandeling. Het onderzoek op de NICU toonde een actieve, energieke baby met intermitterende cyanose die overging bij huilen. De ademhalingsfrequentie was 50 ademhalingen/min en vereiste 30% FiO2 met mondluchtweg en gezichtsmasker om de zuurstofsaturatie op 95% te houden. Het hart- en ander systemisch onderzoek was normaal. Er werd een ondersteunende behandeling gestart met zuurstof, intraveneuze vloeistoffen en profylactische breedspectrumantibiotica. De röntgenfoto van de borst was normaal. Daarnaast werd een compleet bloedbeeld, C-reactief proteïne en bloedkweek gedaan om sepsis uit te sluiten.
De differentiële diagnose van sepsis, cyanotische congenitale hartziekte en transiënte tachypneu van pasgeborenen, encephalocele, tumoren, dermoid of nasopharyngeal bursa werd overwogen. De aanwezigheid van intermitterende cyanose (verergerd bij voeden en verholpen bij huilen) samen met een onopvallend respiratoir en cardiovasculair onderzoek zette ons ertoe aan de mogelijkheid van Choanal atresia uit te sluiten.
De diagnose van bilaterale Choanal atresia werd klinisch vastgesteld door het falen van het passeren van maat 5 Franse zuigbuis uit neusgat, neusholte naar de farynx. Computertomogram (CT) neus en paranasale sinussen bevestigde het bestaan van bilaterale, volledige, benige Choanal atresia (figuur 1). Er waren geen andere geassocieerde aangeboren afwijkingen. Het werd verder bevestigd door nasale endoscopie (figuren 2 en 3) en het was gepland voor chirurgische reparatie / recanalization op zijn vroegst. Nog steeds op de NICU werd de voeding gestart via een oro-gastrische buis.
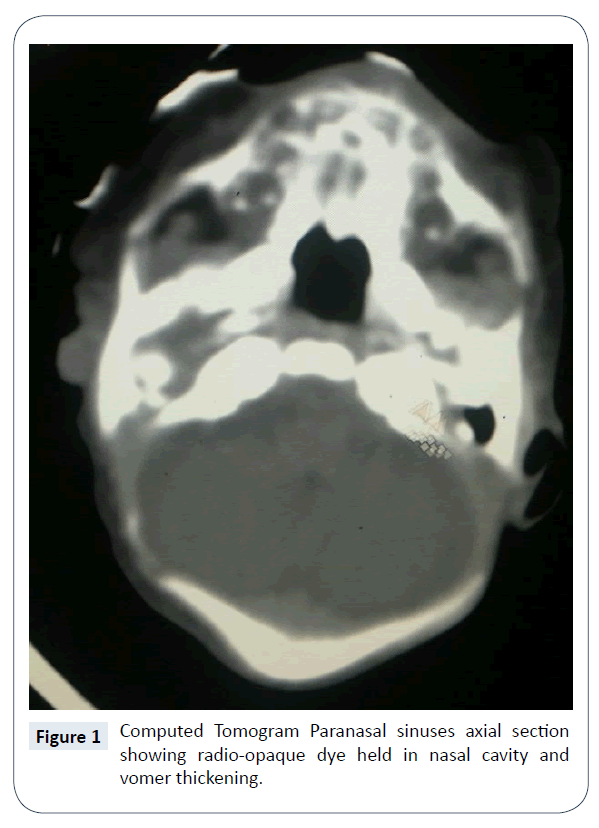
Figuur 1: Computertomogram axiale doorsnede van de paranasale sinussen waarop een radio-opake kleurstof in de neusholte en een verdikking van de vomerus te zien is.
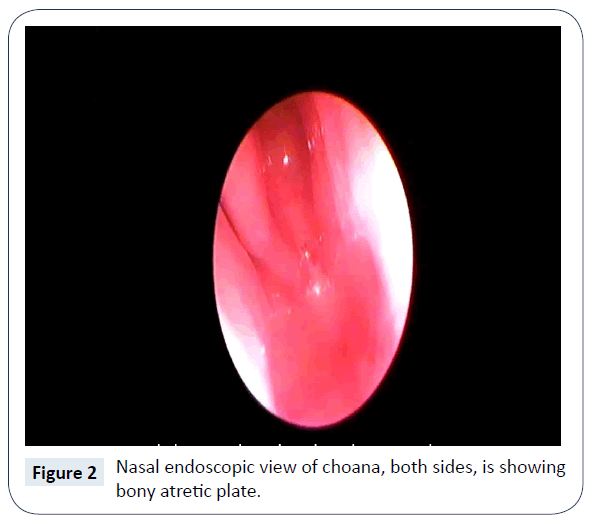
Figuur 2: Nasaal endoscopisch beeld van de choana, beide zijden, waarbij de benige atretische plaat te zien is.
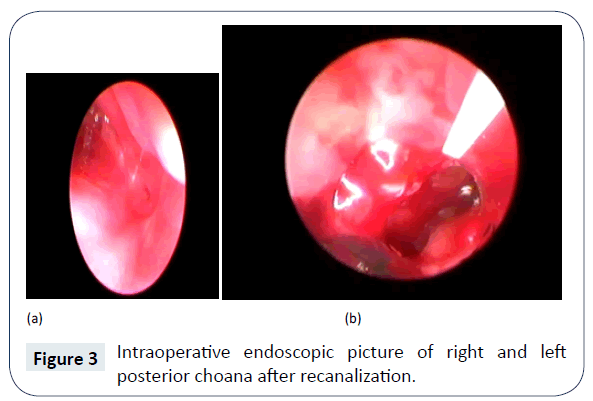
Figuur 3: Intraoperatief endoscopisch beeld van rechter en linker achterste choana na rekanalisatie.
Op de 4e levensdag werd patiënt opgenomen voor chirurgische reparatie via de neusroute, met endoscopen en debrider, onder algehele anesthesie. Na decongestie en verwijdering van dik slijm door afzuiging, werd met zuigcauterisatie de mucosa ter hoogte van de choana verwijderd en opening gemaakt met gecontroleerde druk van metalen neuszuigcanule, onder zicht van 2,7 mm, 0° nasale endoscoop. Verder werd de opening verbreed met behulp van een microdebrider en werd de achterste septectomie uitgevoerd met behulp van een achterste bijtang. Verwijdering van het achterste septum, d.w.z. de vomer, hielp bij het maken van één grote rechthoekige gemeenschappelijke opening, in plaats van 2 kleine cirkelvormige openingen, die meer kans hebben op stenose door circumferentiële fibrose. Het hielp ook bij het uitvoeren van de operatie via een binostril benadering. Hemostase intraoperatief bereikt, zonder behoefte aan nasale packs, na de operatie endotracheale buis lumen grootte 3,5 mm, gesneden op de juiste lengte (achterste einde van deze stent kruist de achterste choana en niet aanraken achterwand van nasopharynx), gebogen en gedeeltelijke wand verwijderd uit het midden (om patency van de luchtweg te bereiken en gemakkelijke passage van afzuigkatheter mogelijk te maken), werd bilateraal geplaatst en verblijf hechting anterieur toegepast met zijde (figuur 4).
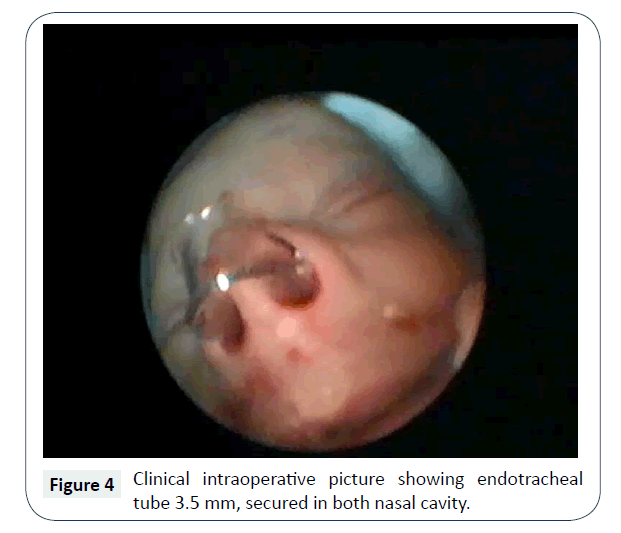
Figuur 4: Klinisch intraoperatief beeld toont endotracheale buis 3,5 mm, vastgezet in beide neusholten.
Routinematige intraveneuze antibioticabehandeling naast normale zoutoplossing instillatie en regelmatige uitzuiging werd gegeven. Neonaat bleef stabiel post-operatief op continue positieve luchtwegdruk voor een dag en op kamer lucht vervolgens (figuur 5). Met geen intra-operatieve of post-operatieve complicaties gedocumenteerd, werd de patiënt ontslagen op de 4e post-operatieve dag. Ze was op borstvoeding op het moment van ontslag met geen ademhalingsmoeilijkheden. De nasale stent werd 4 weken postoperatief verwijderd. Het kind wordt nu een jaar gevolgd zonder klachten over het terugkeren van de symptomen of complicaties.
Figuur 5: Postoperatief klinisch beeld, waarbij het kind via de neus ademt met continue positieve luchtwegdruk.
Discussie
CCA is een ontwikkelingsstoornis van de bovenste luchtwegen waarbij geen verbinding bestaat tussen de neusholte en de oropharynx. Het werd voor het eerst beschreven door Roderer in 1755. Het is een zeldzame aangeboren aandoening die bij ongeveer één op 7000 levendgeborenen voorkomt. De verhouding tussen mannen en vrouwen wat betreft het voorkomen van CCA is 1:2 en unilaterale atresie komt vaker voor dan bilaterale. CCA zelf kan worden geclassificeerd als benig, gemengd d.w.z., benig en membraans en puur membraans.
Er zijn verschillende theorieën die de etiopathogenese van choanale atresie proberen te verklaren, maar de meest geaccepteerde zijn, ofwel mislukte oronasale membraanruptuur of abnormale migratie van neurale kamcellen in het neusgewelf. Hoewel sommige gevallen familiaal zijn, wat wijst op monogene overerving, is de meerderheid sporadisch.
Bilaterale CCA veroorzaakt volledige neusobstructie, wat leidt tot onmiddellijke ademnood en dreigende dood door asfyxie en cardiopulmonaire arrestatie. Dit komt omdat pasgeborenen obligate neusademhalers zijn of instinctief alleen door de neus ademen tot ongeveer 4-6 weken, waarna mondademhaling wordt aangeleerd. Deze afkeer van mondademhaling wordt toegeschreven aan een evolutionaire behoefte aan luchtstromen die over het reukorgaan gaan. Aangetoond is dat de relatief hogere positie van de cervicale ingewanden tijdens de kinderjaren de toegang van lucht uit de mond tot de lagere luchtwegen belemmert, zodat alleen de neus nog voor de ademhaling overblijft. Dit kan een beschermende rol spelen tegen het opzuigen van voedsel bij de pasgeborene.
Het typische klinische beeld is cyclische cycliciteit, d.w.z. blauwe plekken en ademhalingsmoeilijkheden die verergeren tijdens het voeden of wanneer het kind met gesloten mond in slaap valt. Deze ademhalingsmoeilijkheid wordt minder bij huilen, als de mond open gaat. Gezien de zeldzaamheid van bilateraal CCA is een hoge mate van verdenking vereist om dit als differentieel te beschouwen. De diagnose in ons geval werd bevestigd toen de nasogastrische buis (nummer 5 Frans) er niet in slaagde door beide neusgaten tot in de orofarynx te gaan. Daarnaast zijn het waarnemen van nevel op een metalen spatel of de beweging van een wattenstaafje onder de neus andere bedside-methoden die worden gebruikt voor de diagnose van choanale atresie. Een druppel methyleenblauw in de neusholte sluit atresie uit als het in de oropharynx verschijnt.
Hoewel de meeste gevallen van CCA geïsoleerd zijn, is de associatie met andere aangeboren afwijkingen bekend. Daarom is een uitgebreid algemeen lichamelijk onderzoek een must, om andere aangeboren afwijkingen te identificeren. Het is ook van essentieel belang om de anatomie van de neus en de mate van misvorming te beoordelen door nasaal en nasofaryngeaal onderzoek, met behulp van flexibele of stijve fibreoptische endoscopen. Choanografie (inbrengen van radiopaak contrastmiddel in de neusholte met de patiënt in rugligging) is de traditionele methode om de diagnose atresie te bevestigen; het moderne onderzoek bij uitstek is echter de computertomografie. De locatie, het type en de dikte van atresie bevestigd op computertomografische scan axiale doorsnede, helpt de opererend chirurg bij het vaststellen van een behandelplan voor reparatie en het omgaan met geassocieerde afwijkingen, zoals hoge boog hard gehemelte, verdikte vomer, septum en laterale nasale structuren, die de diameter van nasale fossa en de nasopharynx verder te verminderen .
McGovern beschreef het gebruik van een grote rubberen tepel met gaatjes, die in de mond van de zuigeling wordt gespannen en als orofaryngeale luchtweg fungeert voor tijdelijke verlichting. Endotracheale intubatie is gewoonlijk pas nodig wanneer de patiënt mechanische beademing nodig heeft. Chirurgische rekanalisatie is de steunpilaar van de behandeling. Van alle verschillende benaderingen om de achterste choana te openen, worden de transseptale, transpalatale en endoscopische transnasale benaderingen het vaakst gevolgd. Er zijn verschillende factoren die bepalen welke benadering bij welke patiënt nuttig is. Dit zijn de leeftijd van de patiënt, de grootte van de nasofarynx, de dikte van de atresie, benig vs. membraanachtig, bilateraal vs. unilateraal en de noodzaak van postoperatieve stenting. De transpalatale benadering heeft de voorkeur bij unilaterale choanale atresie, maar resulteert in abnormale palatale groei, palatale fistels en verdere orthodontische problemen, zoals kruisbeet. De transseptale benadering is onpraktisch bij zuigelingen. De endoscopische transnasale benadering wordt als beter beschouwd vanwege de eenvoud met minimale invasie en bloedverlies, uitstekende visualisatie, toegang en hoge mate van succes, met minder herstelperiode en minder morbiditeit. De beschikbaarheid van stijve dunne endoscopen met krachtige lichtbron en high definition camera heeft de transnasale techniek verbeterd en studies tonen nog steeds toenemende steun hiervoor aan. Transnasale punctie van CA en dilatatie, gevolgd door stenting met endotracheale portexbuizen gedurende 3-4 weken is de chirurgische procedure van keuze . Betere resultaten, met minder kans op re-stenose zijn gemeld met toepassing van topische mitomycine C intraoperatief.
Bij gebruik van stents om patency te behouden, zijn verschillende complicaties beschreven, waaronder lokale infectie, vreemd lichaam reactie, vorming van granuloom en nasale synechia . Zij kunnen bijdragen tot choanale restonsis. Geen van deze complicaties trad op in ons geval.
Conclusie
Bilateraal CCA is een zeldzame aandoening en is een medische, chirurgische noodsituatie. Het moet worden vermoed bij pasgeborenen met een geschiedenis van cyclische cyanose en wordt gediagnosticeerd door het niet inbrengen van 6-F neuskatheters via de neusgaten in de nasofarynx. Een CT-scan van de neusholte en de nasopharynx bevestigt niet alleen de diagnose, maar bepaalt ook de omvang en het type van de atresie en helpt bij het beslissen van de chirurgische aanpak. De endoscopische transnasale benadering voor het openen van de choana geniet tegenwoordig de voorkeur wegens de betere toegang, het hogere succespercentage en de lagere morbiditeit.
- Leclerc JE, Fearon B (1987) Choanal atresia and associated anomalies. Int J Pediatr Otorhinolaryngol 13: 265-272.
- Sadek SAA (1998) Congenitale bilaterale choanale atresie. Int J Pediatr Otorhinolaryngol 42: 247-256.
- Azar RH, Younis RT (1995) Transnasale reparatie van choanale atresie met behulp van telescopen. Arch Otolaryngol Head Neck Surg 121: 517-520.
- Samadi DS, Shah UK, Handler SD (2003) Choanal atresia: a twenty year review of medical comorbidities and surgical outcomes. Laryngoscope 113: 254-258.
- Heneger AS, Strom M (2009) Choanal atresia: A new embryonic theory and its influence on surgical management. Laryngoscope 92: 913-921.
- Dunham ME, Miller RP (1992) Bilateral choanal atresia associated with malformation of the anterior skull base: embryogenesis and clinical considerations. Ann Otol Rhinol Laryngol 101: 916-919.
- Harris J, Robert E, Kallen B (1997) Epidemiology of choanal atresia with special refence to the CHARGE association. Pediatrics 99: 363-367.
- Williams HJ (1971) Posterior choanal atresia. The American J of Roentgenology 112: 1-11.
- Moss ML (1965) Veloeiglottic sphincter and obligate nose breathing in neonate. J Pediat 67: 330-331.
- Assanasen P, Metheetrairut C (2009) Choanal Atresia. J Med Assoc Thai 92: 699-706.
- Myer CM (1983) Cotton RT. Nasal obstruction in the pediatric patient. Pediatrics 72: 766-777.
- McGovern FH (1953) Association of congenital choanal atresia and congenital heart disease: report of two cases. Ann Otol Rhin & Laryng 62: 894-895.
- Hathiram BT, Grewal DS (2000) Endoscopic endonasal emergency management of bilateral choanal atresia in new borns. Indian J Otolaryngol Head Neck Surg 52: 102-103.
- James DR, Paolo C, Vito F (2009) Choanale atresie en choanale stenose. Otolaryngologic Clinics of North America 42: 339-352.
- Holland BW, McGuirt WF (2001) Surgical management of choanal atresia: improved outcome using mitomycin. Arch Otolaryngol Head Neck Surg 127: 1375-1380.
- Stankiewicz JA (1999) The endoscopic repair of choanal atresia. Otolaryngol Head Neck Surg 103: 931-937.
- Kumar AMS, Naik AS, Praveen DS (2005) Choanal atresia: Experience with transnasal Endoscopic technique. Ind J Otolaryngol Head Neck Surg 57: 96-98.
- Van Den Abbeele T, Francois M, Nancy P (2002) Transnasale endoscopische behandeling van choanale atresie zonder langdurige stenting. Arch Otolaryngol Head Neck Surg 128: 936-940.