Journal of Rare Disorders: Diagnosis & Therapy
Keywords
Atresia coriale; Approccio endoscopico transnasale; Bambini; Diagnosi; Gestione
Introduzione
L’atresia coriale congenita (CCA) è un’anomalia non comune che causa l’ostruzione delle vie aeree superiori nei neonati, con una frequenza di 1 su 7000 a 8000 nati. Colpisce le femmine due volte più comunemente dei maschi ed è frequentemente unilaterale e lato destro che bilaterale. Si ipotizza che sia la conseguenza di un’anomalia di rottura della membrana bucco-faringea. L’atresia può essere classificata come ossea, mista ossea e membranosa o puramente membranosa. La natura della placca atresica ostruente è stata spesso descritta come 90% ossea e 10% membranosa. La maggior parte dei casi di CCA sono malformazioni isolate, ma può essere associata alla sindrome di carica (include coloboma, difetto cardiaco, CCA, ritardo della crescita, anomalie genitali, e anomalie dell’orecchio come ipoplasia dell’orecchio esterno e perdita dell’udito) . Il CCA bilaterale è un’emergenza, perché il mantenimento immediato di una via aerea e l’alleggerimento dell’ostruzione è essenziale, per evitare la cianosi e la successiva morte. Il trattamento urgente dei neonati che presentano una cianosi intermittente è l’inserimento di una via aerea orale e l’alimentazione tramite un tubo oro-gastrico. La chirurgia fornisce il trattamento definitivo e i metodi comunemente usati sono l’approccio trans-palatale, l’approccio trans-settale e l’approccio endoscopico transnasale.
Discutiamo qui i vari metodi diagnostici clinici e radiologici da seguire in un raro caso di CCA bilaterale. Vengono anche discusse le varie modalità chirurgiche, con particolare attenzione all’approccio endoscopico transnasale e allo stenting postoperatorio.
Relazione del caso
La femmina di 2,8 kg a termine è nata da madre Gravida 1, Para 1 tramite cesareo di emergenza, fatto per mancata progressione del lavoro. La madre e il padre avevano rispettivamente 26 e 30 anni e non c’era una storia prenatale di fumo, assunzione di droghe, infezioni o esposizione a teratogeni. Il punteggio APGAR (Appearance, Pulse, Grimace, Activity and Respiration) alla nascita era 8 e 9 rispettivamente al 1° e al 5° minuto. Subito dopo la nascita ha sviluppato distress respiratorio e cianosi. Alla pulsossimetria la sua PaO2 era dell’88% con aria ambiente. È stata trasferita all’Unità di Terapia Intensiva Neonatale (NICU) per un’ulteriore valutazione e gestione. L’esame in NICU ha rivelato un bambino attivo e vigoroso con cianosi intermittente che si risolveva con il pianto. La frequenza respiratoria era di 50 respiri/min e richiedeva il 30% di FiO2 con vie respiratorie per bocca e maschera facciale per mantenere la saturazione di ossigeno fino al 95%. L’esame cardiaco e gli altri esami sistemici erano normali. È stato iniziato un trattamento di supporto che comprendeva ossigeno, fluidi endovenosi e antibiotici profilattici ad ampio spettro. La radiografia del torace era normale. Oltre all’emocromo completo, la proteina C-reattiva e l’emocoltura sono state fatte per escludere la sepsi.
La diagnosi differenziale della sepsi, della malattia cardiaca congenita cianotica e della tachipnea transitoria del neonato, dell’encefalocele, dei tumori, del dermoide o della borsa nasofaringea è stata considerata. La presenza di cianosi intermittente (aggravata con le poppate e risolta con il pianto) in concomitanza con un esame respiratorio e cardiovascolare irrilevante ci ha spinto ad escludere la possibilità di atresia Choanal.
La diagnosi di atresia Choanal bilaterale è stata stabilita clinicamente dal mancato passaggio del tubo di aspirazione di misura 5 French dalla narice, cavità nasale alla faringe. La tomografia computerizzata (CT) del naso e dei seni paranasali ha confermato l’esistenza di un’atresia Choanal bilaterale, completa e ossea (Figura 1). Non c’erano altre anomalie congenite associate. È stato ulteriormente confermato dall’endoscopia nasale (Figure 2 e 3) ed è stato pianificato per la riparazione/ricanalizzazione chirurgica al più presto. Ancora in NICU l’alimentazione è stata iniziata tramite tubo orogastrico.
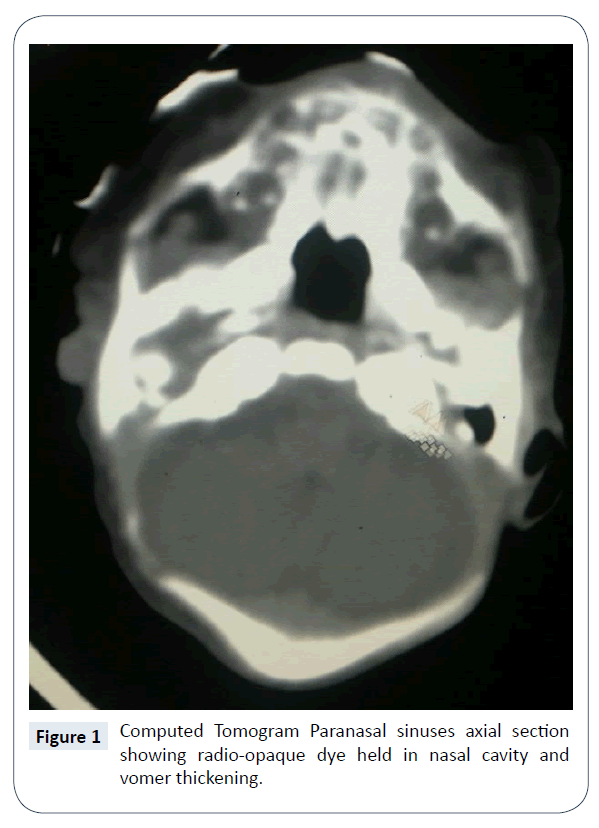
Figura 1: Tomografia computerizzata sezione assiale dei seni paranasali che mostra colorante radiopaco tenuto nella cavità nasale e ispessimento vomere.
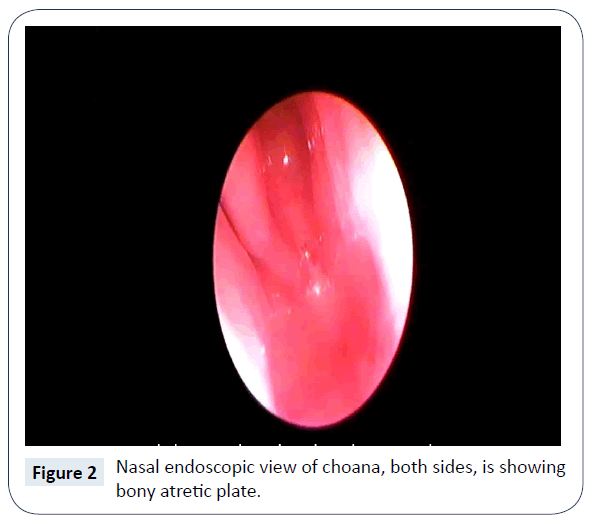
Figura 2: Vista endoscopica nasale della choana, entrambi i lati, mostra la placca atrettica ossea.
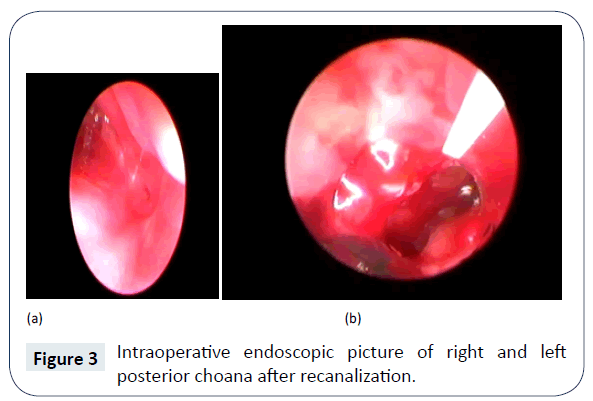
Figura 3: Immagine endoscopica intraoperatoria della choana posteriore destra e sinistra dopo la ricanalizzazione.
Il 4° giorno di vita il paziente fu preso per la riparazione chirurgica per via nasale, con endoscopi e debrider, sotto anestesia generale. Dopo la decongestione e l’aspirazione del muco denso, la cauterizzazione a suzione è stata utilizzata per rimuovere la mucosa della choana e l’apertura è stata realizzata con una pressione controllata della cannula di aspirazione nasale metallica, sotto la visione dell’endoscopio nasale da 2,7 mm, 0°. Inoltre, l’apertura è stata allargata usando un microdebrider e la settografia posteriore è stata fatta usando una pinza a morso posteriore. La rimozione del setto posteriore, cioè il vomere, ha aiutato a creare un’unica grande apertura rettangolare comune, piuttosto che due piccole aperture circolari, che hanno maggiori probabilità di stenosi a causa della fibrosi circonferenziale. Inoltre, ha aiutato a procedere con la chirurgia attraverso l’approccio binostril. Emostasi raggiunta intraoperatoriamente, senza bisogno di impacchi nasali, dopo l’intervento chirurgico tubo endotracheale dimensione del lume 3,5 mm, tagliato alla lunghezza appropriata (estremità posteriore di questo stent attraversa la choana posteriore e non toccare la parete posteriore del rinofaringe), piegato e parete parziale rimosso dalla metà (per ottenere la pervietà delle vie aeree e consentire un facile passaggio del catetere di aspirazione), è stato posto bilateralmente e sutura soggiorno applicato anteriormente con seta (Figura 4).
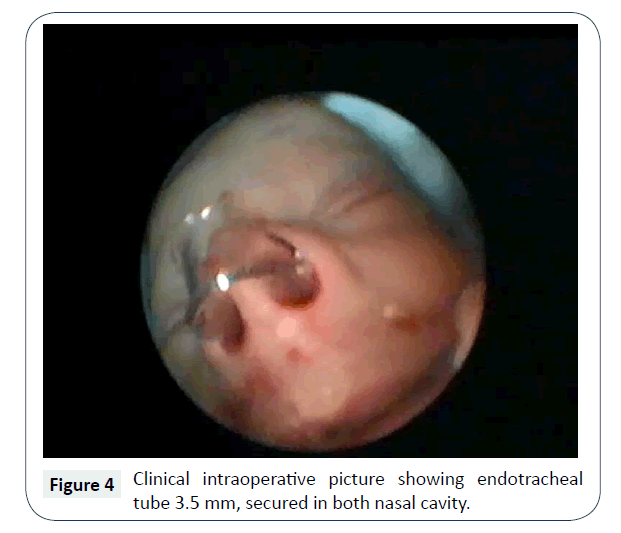
Figura 4: Immagine clinica intraoperatoria che mostra il tubo endotracheale 3,5 mm, fissato in entrambe le cavità nasali.
Copertura antibiotica endovenosa di routine oltre all’instillazione di soluzione fisiologica normale e aspirazione regolare è stata data. Il neonato è rimasto stabile dopo l’intervento con la pressione positiva continua delle vie aeree per un giorno e successivamente con aria ambiente (Figura 5). Senza complicazioni intraoperatorie o postoperatorie documentate, la paziente è stata dimessa il 4° giorno post-operatorio. Era in allattamento al seno al momento della dimissione senza difficoltà respiratorie. Lo stent nasale è stato rimosso 4 settimane dopo l’intervento. La bambina è stata seguita per un anno senza reclami di ricomparsa dei sintomi o complicazioni.
Figura 5: Quadro clinico post-operatorio, che mostra la bambina che respira dal naso con pressione positiva continua delle vie aeree.
Discussione
CCA è un disturbo dello sviluppo delle vie aeree superiori in cui non esiste una connessione tra la cavità nasale e l’orofaringe. È stato descritto per la prima volta da Roderer nel 1755. Si tratta di un raro disordine congenito che si verifica circa uno su 7000 nati vivi. Il rapporto tra maschi e femmine è di 1:2 e l’atresia unilaterale è più comune di quella bilaterale. CCA stesso può essere classificato come osseo, misto cioè, osseo e membranoso e puramente membranoso.
Ci sono varie teorie, cercando di spiegare l’eziopatogenesi di atresia choanal, ma il più accettato sono, sia fallito rottura della membrana oronasale o migrazione anomala delle cellule della cresta neurale nella volta nasale. Sebbene alcuni casi siano familiari e suggeriscano un’eredità monogenica, la maggior parte sono sporadici.
L’ACC bilaterale causa un’ostruzione nasale completa, che porta a un’immediata sofferenza respiratoria e a una morte imminente a causa dell’asfissia e dell’arresto cardiopolmonare. Questo perché i neonati sono obbligati a respirare dal naso o istintivamente respirano solo attraverso il naso fino a circa 4-6 settimane in cui la respirazione con la bocca viene appresa. Questa avversione alla respirazione con la bocca è stata attribuita ad un bisogno evolutivo delle correnti d’aria di passare sopra l’area olfattiva. È stato dimostrato che la posizione relativamente più alta dei visceri cervicali durante l’infanzia impedisce l’accesso dell’aria dalla bocca alle vie aeree inferiori, lasciando così il naso solo per la respirazione. Questo può avere un ruolo protettivo contro l’aspirazione del cibo nel neonato.
Il quadro clinico tipico è la cianosi ciclica, cioè, gli spasmi blu e la difficoltà respiratoria che peggiora durante l’alimentazione o quando il bambino si addormenta con la bocca chiusa. Questa difficoltà respiratoria si allevia con il pianto, quando la bocca si apre. Tuttavia, è necessario un alto livello di sospetto per considerare il CCA bilaterale come differenziale, a causa della sua rarità. La diagnosi nel nostro caso è stata confermata quando il tubo nasogastrico (numero 5 francese) non è riuscito a passare attraverso entrambe le narici fino all’orofaringe. Inoltre, l’osservazione della nebulizzazione su una spatola di metallo o il movimento di un ciuffo di cotone idrofilo posto sotto il naso sono altri metodi a letto utilizzati per la diagnosi di atresia choanale. Una goccia di blu di metilene posta nella cavità nasale, se appare in orofaringe, esclude l’atresia.
Anche se la maggior parte dei casi di CCA sono isolati, ma l’associazione con altre anomalie congenite è nota. Quindi, un esame fisico generale completo è un must, per identificare altre anomalie congenite. È anche essenziale valutare l’anatomia nasale e l’entità della deformità attraverso un esame nasale e nasofaringeo, utilizzando endoscopi flessibili o rigidi a fibre ottiche. La Choanografia (instillazione di materiale di contrasto radiopaco nelle narici con il paziente in posizione supina) è stato il metodo tradizionale per confermare la diagnosi di atresia; l’indagine moderna di scelta, tuttavia, è la tomografia computerizzata. La posizione, il tipo e lo spessore dell’atresia confermata sulla sezione assiale della scansione tomografica computerizzata, aiuta il chirurgo operativo a stabilire un piano di trattamento per la riparazione e affrontare le anomalie associate, come il palato duro ad arco alto, il vomere ispessito, il setto e le strutture nasali laterali, che riducono ulteriormente il diametro della fossa nasale e il rinofaringe.
McGovern aveva descritto l’uso di un grande capezzolo di gomma forato, che quando è legato nella bocca del bambino, agisce come via aerea orofaringea per un sollievo temporaneo. L’intubazione endotracheale di solito non è necessaria fino a quando il paziente ha bisogno di ventilazione meccanica. La ricanalizzazione chirurgica è il pilastro del trattamento. Di tutti i vari approcci per l’apertura della choana posteriore, gli approcci transettale, transpalatale e transnasale endoscopico sono più comunemente seguiti. Ci sono vari fattori che decidono quale approccio particolare è utile in quale paziente. Essi sono l’età del paziente, le dimensioni del rinofaringe, lo spessore dell’atresia, ossea o membranosa, bilaterale o unilaterale e la necessità di stenting post-operatorio. L’approccio transpalatale è preferito nell’atresia choanale unilaterale, ma comporta una crescita palatale anomala, una fistola palatale e ulteriori problemi ortodontici, come il morso incrociato. L’approccio transettale non è pratico nei bambini. L’approccio endoscopico transnasale è considerato migliore a causa della semplicità con minima invasione e perdita di sangue, visualizzazione eccellente, accesso e alto tasso di successo, con meno periodo di recupero e meno morbilità. La disponibilità di endoscopi rigidi sottili con una potente fonte di luce e una telecamera ad alta definizione ha migliorato la tecnica transnasale e gli studi continuano a dimostrare un crescente sostegno a questo approccio. La puntura transnasale della CA e la dilatazione, seguita dallo stenting con tubi endotracheali di portex per 3-4 settimane è la procedura chirurgica di scelta. Risultati migliori, con meno possibilità di ri-stenosi sono stati riportati con l’applicazione di mitomicina C topica intraoperatoria.
Con l’uso di stent per mantenere la pervietà, sono state descritte varie complicazioni, che includono l’infezione locale, la reazione da corpo estraneo, la formazione di granuloma e la sinechia nasale. Essi possono contribuire al restonsis choanal. Nessuna di queste complicazioni si è verificata nel nostro caso.
Conclusione
Il CCA bilaterale è una malattia rara ed è un’emergenza medica e chirurgica. Dovrebbe essere sospettato nel neonato con una storia di cianosi ciclica e viene diagnosticato dal mancato inserimento di cateteri nasali 6-F attraverso le narici nel rinofaringe. La TAC della cavità nasale e del rinofaringe non solo conferma la diagnosi, ma definisce anche l’estensione e il tipo di atresia e aiuta a decidere l’approccio chirurgico. L’approccio endoscopico transnasale per l’apertura della choana è preferito oggi per il migliore accesso, la maggiore percentuale di successo e la minore morbilità.
- Leclerc JE, Fearon B (1987) Atresia Choanal e anomalie associate. Int J Pediatr Otorhinolaryngol 13: 265-272.
- Sadek SAA (1998) Atresia choanale bilaterale congenita. Int J Pediatr Otorhinolaryngol 42: 247-256.
- Azar RH, Younis RT (1995) Riparazione transnasale di atresia choanale utilizzando telescopi. Arch Otolaryngol Head Neck Surg 121: 517-520.
- Samadi DS, Shah UK, Handler SD (2003) Atresia Choanal: una revisione ventennale o comorbidità mediche e risultati chirurgici. Laryngoscope 113: 254-258.
- Heneger AS, Strom M (2009) Choanal atresia: Una nuova teoria embrionale e la sua influenza sulla gestione chirurgica. Laryngoscope 92: 913-921.
- Dunham ME, Miller RP (1992) Atresia choanale bilaterale associata a malformazione della base cranica anteriore: embriogenesi e considerazioni cliniche. Ann Otol Rhinol Laryngol 101: 916-919.
- Harris J, Robert E, Kallen B (1997) Epidemiologia di atresia choanal con particolare riferimento all’associazione CHARGE. Pediatria 99: 363-367.
- Williams HJ (1971) Atresia choanale posteriore. The American J of Roentgenology 112: 1-11.
- Moss ML (1965) Veloeiglottic sfintere e obbligato naso respiro nel neonato. J Pediat 67: 330-331.
- Assanasen P, Metheetrairut C (2009) Choanal Atresia. J Med Assoc Thai 92: 699-706.
- Myer CM (1983) Cotton RT. Ostruzione nasale nel paziente pediatrico. Pediatria 72: 766-777.
- McGovern FH (1953) Associazione di atresia choanal congenita e malattia cardiaca congenita: rapporto di due casi. Ann Otol Rhin & Laryng 62: 894-895.
- Hathiram BT, Grewal DS (2000) Gestione endoscopica di emergenza endonasale di atresia choanal bilaterale nei nuovi nati. Indian J Otolaryngol Head Neck Surg 52: 102-103.
- James DR, Paolo C, Vito F (2009) Atresia Choanal e stenosi choanal. Otolaryngologic Clinics of North America 42: 339-352.
- Holland BW, McGuirt WF (2001) Gestione chirurgica dell’atresia choanale: risultato migliore utilizzando la mitomicina. Arch Otolaryngol Head Neck Surg 127: 1375-1380.
- Stankiewicz JA (1999) La riparazione endoscopica dell’atresia choanale. Otolaryngol Head Neck Surg 103: 931-937.
- Kumar AMS, Naik AS, Praveen DS (2005) Choanal atresia: esperienza con tecnica endoscopica transnasale. Ind J Otolaryngol Head Neck Surg 57: 96-98.
- Van Den Abbeele T, Francois M, Nancy P (2002) Trattamento endoscopico transnasale di atresia choanale senza stenting prolungato. Arch Otolaryngol Head Neck Surg 128: 936-940.