Journal of Rare Disorders: Diagnosis & Therapy
Keywords
Choanal atresia; Endoscopic transnasal approach; Children; Diagnosis; Management
Introduction
Congenital Choanal Atresia (CCA) on harvinainen anomalia, joka aiheuttaa ylempien hengitysteiden tukkeutumista vastasyntyneillä, ja sen esiintymistiheys on 1 7000-8000 syntymästä . Se esiintyy naisilla kaksi kertaa useammin kuin miehillä, ja se on usein yksipuolinen ja oikeanpuoleinen kuin molemminpuolinen . Sen oletetaan olevan seurausta bakofaryngeaalisen kalvon repeämispoikkeavuudesta. Atresia voidaan luokitella luiseksi, luisen ja kalvomaisen sekoittuneeksi tai puhtaasti kalvomaiseksi. Tukkeutuvan atretian levyn luonne on usein kuvattu 90-prosenttisesti luiseksi ja 10-prosenttisesti kalvomaiseksi. Useimmat CA-tapaukset ovat yksittäisiä epämuodostumia, mutta siihen voi liittyä latausoireyhtymä (sisältää koloboomaa, sydänvikaa, CA:ta, kasvun hidastumista, genitaalipoikkeavuuksia ja korvapoikkeavuuksia, kuten ulkokorvan hypoplasiaa ja kuulon heikkenemistä) . Molemminpuolinen CCA on hätätilanne, koska hengitysteiden välitön säilyttäminen ja tukoksen poistaminen on välttämätöntä syanoosin ja sitä seuraavan kuoleman välttämiseksi . Vastasyntyneiden vastasyntyneiden, joilla on ajoittainen syanoosi, kiireellinen hoito on suun kautta tapahtuva hengitystien asettaminen ja ruokinta orogastrisen letkun kautta. Leikkaus antaa lopullisen hoidon, ja yleisesti käytettyjä menetelmiä ovat transpaalinen lähestymistapa , transseptaalinen lähestymistapa ja endoskooppinen transnasaalinen lähestymistapa .
Keskustelemme tässä erilaisista diagnostisista kliinisistä ja radiologisista menetelmistä, joita on noudatettava harvinaisessa kahdenvälisen CCA:n tapauksessa. Käsittelemme myös eri kirurgisia menetelmiä painottaen erityisesti transnasaalista endoskooppista lähestymistapaa ja postoperatiivista stenttausta.
Tapausraportti
2,8 kg painava määräaikainen nainen syntyi Gravida 1, Para 1 -äidille hätäkeisarileikkauksella, joka tehtiin synnytyksen etenemättömyyden vuoksi. Äiti oli 26-vuotias ja isä 30-vuotias, eikä synnytyksen aikana ollut tupakointia, huumeiden käyttöä, infektioita tai altistumista teratogeeneille. APGAR-pisteet (Appearance, Pulse, Grimace, Activity and Respiration) olivat syntyessä 8 ja 9 1. ja 5. minuutilla. Heti syntymän jälkeen hänellä oli hengitysvaikeuksia ja syanoosi. Pulssioksimetriassa hänen PaO2-arvonsa oli 88 % huoneilmassa. Hänet siirrettiin vastasyntyneiden teho-osastolle lisäarviointia ja hoitoa varten. Vastasyntyneiden vastasyntyneiden teho-osastolla tehdyissä tutkimuksissa havaittiin aktiivinen, elinvoimainen vauva, jolla oli ajoittainen syanoosi, joka hävisi itkemällä. Hengitystaajuus oli 50 henkeä/min, ja happisaturaation pitämiseksi 95 prosentissa tarvittiin 30 prosentin FiO2-arvoa suuhengitysteiden ja kasvonaamarin avulla. Sydän- ja muut systeemitutkimukset olivat normaalit. Aloitettiin tukihoito, johon kuului happea, suonensisäistä nesteytystä ja ennaltaehkäiseviä laajakirjoisia antibiootteja. Rintakehän röntgenkuva oli normaali. Lisäksi tehtiin täydellinen verenkuva, C-reaktiivinen proteiini ja veriviljely sepsiksen poissulkemiseksi.
Edifferentiaalidiagnoosina harkittiin sepsistä, syanoottista synnynnäistä sydänsairautta ja vastasyntyneen ohimenevää takypneaa, enkefalokselia, kasvaimia, dermoidia tai nenänielun bursaa. Ajoittaisen syanoosin esiintyminen (joka paheni syöttämisen yhteydessä ja hävisi itkettäessä) ja samanaikainen merkityksetön hengitys- ja sydän- ja verisuonitutkimus saivat meidät sulkemaan pois Choanal-atresian mahdollisuuden.
Bilateraalisen Choanal-atresian diagnoosi vahvistettiin kliinisesti, kun koon 5 ranskalaisen imuputken läpivienti sieraimesta, nenäontelosta nieluun ei onnistunut. Nenän ja nenän sivuonteloiden tietokonetomografia (CT) vahvisti kahdenvälisen, täydellisen, luisen Choanal-atresian olemassaolon (kuva 1). Muita synnynnäisiä poikkeavuuksia ei ollut. Asia varmistui myös nenän endoskopiassa (kuvat 2 ja 3), ja se suunniteltiin korjattavaksi/rekanalisoitavaksi kirurgisesti mahdollisimman pian. Vielä vastasyntyneiden teho-osastolla ruokinta aloitettiin orogastrisen letkun kautta.
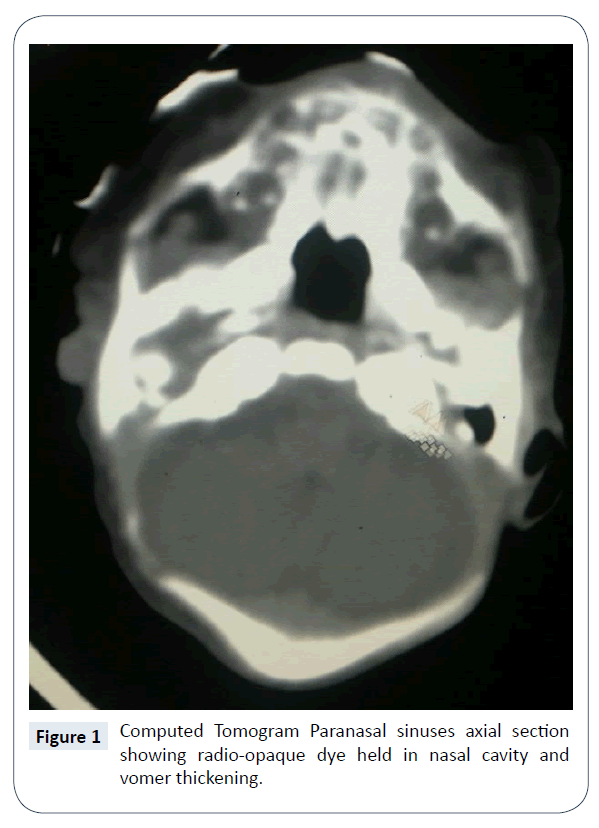
Kuva 1: Tietokonetomografia sivuonteloiden aksiaalileikkaus, jossa näkyy radio-opakki väriaine, jota pidettiin nenäontelossa, ja vomerin paksuuntuminen.
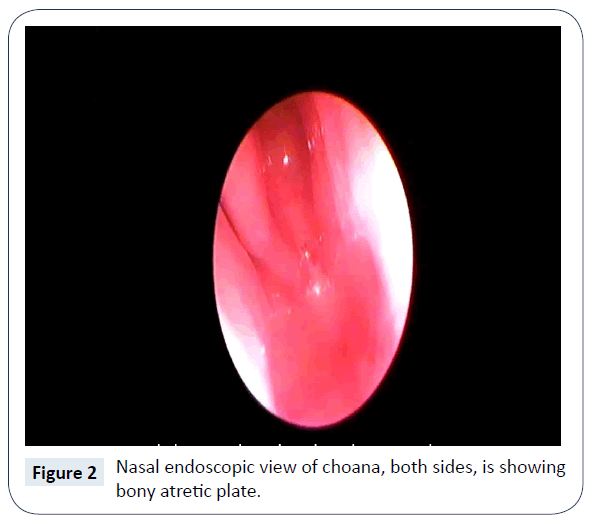
Kuva 2: Nenäontelon endoskooppinen näkymä choanasta, molemmilta puolilta, näkyy luinen atretinen levy.
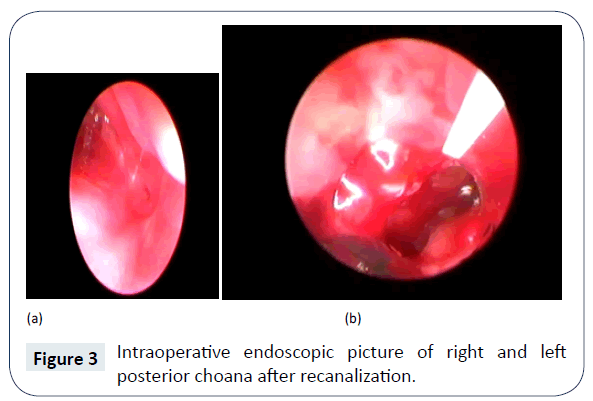
Kuva 3: Intraoperatiivinen endoskooppinen kuva oikeasta ja vasemmasta posteriorisesta choanasta rekanalisaation jälkeen.
Potilas otettiin 4. elinvuorokausipäivänä kirurgiseen korjausleikkaukseen nenäonteloreittiä pitkin endoskooppeja ja debrideriä käyttäen yleisanestesiassa. Paineenpoiston ja paksun liman imun jälkeen limakalvoa poistettiin imukaiverruksella chuanan kohdalta ja aukko tehtiin metallisen nenän imukanyylin hallitulla paineella 2,7 mm:n, 0°:n nenäendoskoopin näkökentässä. Lisäksi aukkoa laajennettiin mikropuhdistimella ja posteriorinen septektomia tehtiin takapurentapihdeillä. Takimmaisen väliseinän eli vomerin poistaminen auttoi tekemään yhden suuren suorakulmaisen yhteisen aukon eikä kahta pientä pyöreää aukkoa, jotka todennäköisemmin ahtautuvat ympärysmittaisen fibroosin vuoksi. Se auttoi myös leikkauksen suorittamisessa binostril-lähestymistavan kautta. Hemostaasi saavutettiin intraoperatiivisesti, eikä nenäpakkauksia tarvittu, ja leikkauksen jälkeen endotrakeaaliputki, jonka luumenin koko oli 3,5 millimetriä ja joka oli leikattu sopivan pituiseksi (tämän stentin takimmainen pää ylittää takimmaisen chuanan eikä kosketa nenänielun takaseinämää), taivutettu ja jonka osittainen seinämä poistettiin keskeltä (hengitysteiden läpäisevyyden aikaansaamiseksi ja imukanavan helpon läpipääsyn mahdollistamiseksi), asetettiin molemmin puolin, ja sen etupuolelle laitettiin etupuolelle pysäytysompeleet, jotka oli kiinnitetty silkkiä käyttäen (kuva 4).
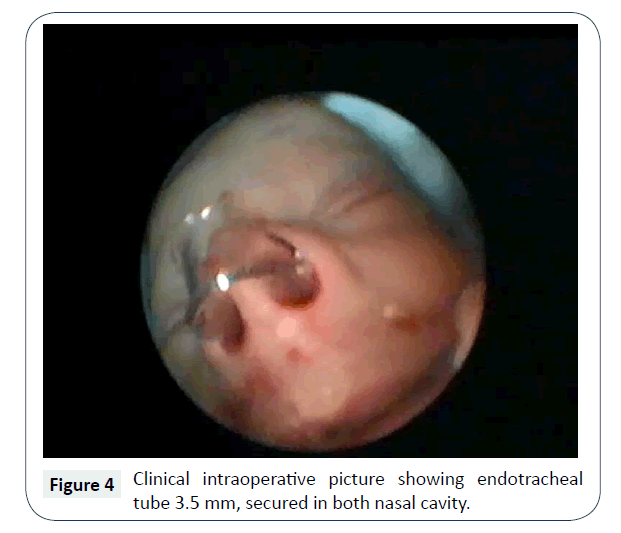
Kuva 4: Kliininen intraoperatiivinen kuva, jossa näkyy 3,5 mm:n endotrakeaaliputki, joka oli kiinnitetty molempiin nenäonteloihin.
Rutiininomainen laskimonsisäinen antibioottipeittely normaalin suolaliuoksen instillaation ja säännöllisen imun lisäksi. Vastasyntynyt pysyi leikkauksen jälkeen vakaana yhden päivän ajan jatkuvalla positiivisella hengitystiepaineella ja sen jälkeen huoneilmalla (kuva 5). Intraoperatiivisia tai postoperatiivisia komplikaatioita ei todettu, ja potilas kotiutettiin 4. postoperatiivisena päivänä. Häntä imetettiin kotiutushetkellä ilman hengitysvaikeuksia. Nenästentti poistettiin 4 viikkoa leikkauksen jälkeen. Lapsi on seurannassa vuoden ajan, eikä hän ole valittanut oireiden uusiutumisesta tai mistään komplikaatioista.
Kuva 5: Leikkauksen jälkeinen kliininen kuva, jossa lapsi hengittää nenän kautta jatkuvalla positiivisella hengitystiepaineella.
Keskustelu
CCA on ylähengitysteiden kehityshäiriö, jossa nenäontelon ja nielun suunielun välillä ei ole yhteyttä. Sen kuvasi ensimmäisen kerran Roderer vuonna 1755 . Se on harvinainen synnynnäinen häiriö, jota esiintyy noin yhdessä 7000 elävänä syntyneestä . Miesten ja naisten suhde CCA:n esiintyvyyteen on 1:2, ja yksipuolinen atresia on yleisempi kuin molemminpuolinen. CCA itsessään voidaan luokitella luiseen, sekamuotoiseen eli luiseen ja kalvomaiseen sekä puhtaasti kalvomaiseen.
Kanaaliatresian etiopatogeneesiä yritetään selittää useilla teorioilla, mutta hyväksytyimpiä ovat joko epäonnistunut oronasaalikalvon repeämä tai neuraalisen harjanteen solujen epänormaali migraatio nenäholviin . Vaikka jotkut tapaukset ovat familiaalisia, mikä viittaa monogeeniseen periytymiseen, suurin osa tapauksista on sporadisia .
Bilateraalinen CCA aiheuttaa täydellisen nenän tukkeutumisen, mikä johtaa välittömään hengitysvaikeuteen ja uhkaavaan kuolemaan asfyksian ja kardiopulmonaalisen pysähtymisen vuoksi. Tämä johtuu siitä, että vastasyntyneet ovat pakollisia nenähengittäjiä tai hengittävät vaistomaisesti vain nenän kautta noin 4-6 viikkoon asti, jolloin suun kautta hengittäminen opitaan. Suuhengityksen vastenmielisyyden on katsottu johtuvan evolutiivisesta tarpeesta, että ilmavirrat kulkevat hajualueen yli. On osoitettu, että kohdunkaulan sisäelinten suhteellisen korkea asento imeväisiässä estää ilman pääsyn suusta alempiin hengitysteihin, jolloin hengitys tapahtuu vain nenän kautta . Tällä saattaa olla suojaava vaikutus vastasyntyneen ruoan aspiraatiota vastaan.
Tyypillinen kliininen kuva on syklinen syanoosi eli sinistyminen ja hengitysvaikeudet, jotka pahenevat ruokinnan aikana tai lapsen nukahtaessa suu kiinni. Tämä hengitysvaikeus helpottuu itkiessä, kun suu aukeaa. Silti vaatii suurta epäilyksen tasoa, jotta kahdenvälistä CCA:ta voidaan pitää erotusdiagnoosina, koska se on harvinaista. Tapauksessamme diagnoosi varmistui, kun nenä-mahaletku (numero 5 ranskalainen) ei kulkenut molempien nenäonteloiden läpi nieluun asti. Lisäksi metallisella lastalla tapahtuvan huurtumisen havainnointi tai nenän alle asetetun vanupuikon liikuttelu ovat muita vuodeosastolla käytettyjä menetelmiä, joita käytetään choanal-atresian diagnosoimiseksi. Nenäonteloon laitettu metyleenisininen pisara, jos se näkyy orofarynxissa, sulkee atresian pois.
Vaikka useimmat CCA-tapaukset ovat yksittäistapauksia, mutta yhteys muihin synnynnäisiin anomalioihin tunnetaan. Näin ollen kattava yleinen lääkärintarkastus on välttämätön muiden synnynnäisten poikkeavuuksien tunnistamiseksi. On myös tärkeää arvioida nenän anatomia ja epämuodostuman suuruus nenän ja nenänielun tutkimuksella käyttäen joustavia tai jäykkiä kuituoptisia endoskooppeja. Choanografia (röntgensäteilyä läpäisemättömän kontrastiaineen tiputtaminen nenäonteloon potilaan ollessa makuuasennossa) on ollut perinteinen menetelmä atresia-diagnoosin vahvistamiseksi; nykyaikainen tutkimus on kuitenkin tietokonetomografia . Tietokonetomografiakuvauksen aksiaalileikkauksessa vahvistettu atresian sijainti, tyyppi ja paksuus auttavat leikkaavaa kirurgia laatimaan hoitosuunnitelman korjausta varten ja käsittelemään siihen liittyviä poikkeavuuksia, kuten korkeakaarista kovaa suulakihalkiota, paksuuntunutta vomeria, väliseinää ja nenän sivurakenteita, jotka pienentävät entisestään nenän ja nenänielun halkaisijaa .
McGovern oli kuvannut suuren reikäisen kuminännän käyttöä, joka lapsen suuhun kiinnitettynä toimii orofaryngeaalisena hengitystienä väliaikaisen helpotuksen saamiseksi . Endotrakeaalista intubaatiota ei yleensä tarvita ennen kuin potilas tarvitsee mekaanista ventilaatiota. Kirurginen rekanalisaatio on hoidon peruspilari. Kaikista erilaisista lähestymistavoista posteriorisen kanaalin avaamiseen käytetään yleisimmin transseptaalista, transpalataalista ja endoskooppista transnasaalista lähestymistapaa. On olemassa erilaisia tekijöitä, jotka ratkaisevat, mikä lähestymistapa on käyttökelpoinen millekin potilaalle. Näitä ovat potilaan ikä, nenänielun koko, atresian paksuus, luinen vs. kalvomainen, molemminpuolinen vs. yksipuolinen ja postoperatiivisen stenttauksen tarve. Transpalataalinen lähestymistapa on suositeltavampi, kun kyseessä on yksipuolinen kanaaliatresia, mutta se johtaa epänormaaliin palatinaalikasvuun, palatinaaliseen fisteliin ja muihin ortodonttisiin ongelmiin, kuten ristipurentaan. Transseptaalinen lähestymistapa on epäkäytännöllinen imeväisillä. Endoskooppista transnasaalista lähestymistapaa pidetään parempana, koska se on yksinkertainen, invaasion ja verenhukan määrä on vähäinen, visuaalisuus on erinomainen, pääsy on hyvä ja onnistumisprosentti on korkea, toipumisaika on lyhyempi ja sairastuvuus vähäisempi . Tehokkaalla valonlähteellä ja teräväpiirtokameralla varustettujen jäykkien ja ohuiden endoskooppien saatavuus on parantanut transnasaalista tekniikkaa, ja tutkimukset tukevat sitä yhä enemmän. KL:n transnasaalinen punktio ja laajentaminen, jota seuraa stenttaaminen endotrakeaalisilla portex-putkilla 3-4 viikon ajan, on ensisijainen kirurginen toimenpide. Parempien tulosten ja pienemmän uudelleen ahtautumisen todennäköisyyden on raportoitu saavutetun, kun intraoperatiivisesti on käytetty paikallisesti mitomysiini C:tä .
Käytettäessä stenttejä läpäisykyvyn ylläpitämiseksi on kuvattu erilaisia komplikaatioita, joihin kuuluvat paikallinen infektio, vierasesinereaktio, granulooman muodostuminen ja nenän synechia . Ne voivat vaikuttaa osaltaan kuorokanavan restonsikseen. Meidän tapauksessamme ei ilmennyt yhtään tällaista komplikaatiota.
Johtopäätös
Bilateraalinen CCA on harvinainen häiriö ja on lääketieteellinen, kirurginen hätätilanne. Sitä tulisi epäillä vastasyntyneellä, jolla on ollut syklistä syanoosia, ja se diagnosoidaan, kun 6-F-nenäkatetria ei saada työnnettyä nenäontelon läpi nenänieluun. Nenäontelon ja nenänielun TT-kuvaus ei ainoastaan vahvista diagnoosia vaan myös määrittelee atresian laajuuden ja tyypin ja auttaa päättämään kirurgisesta lähestymistavasta. Endoskooppinen transnasaalinen lähestymistapa choanan avaamiseen on nykyään suositeltavampi, koska siihen on parempi pääsy, onnistumisprosentti on korkeampi ja sairastuvuus vähäisempi.
- Leclerc JE, Fearon B (1987) Choanal atresia and associated anomalies. Int J Pediatr Otorhinolaryngol 13: 265-272.
- Sadek SAA (1998) Synnynnäinen bilateraalinen choanal atresia. Int J Pediatr Otorhinolaryngol 42: 247-256.
- Azar RH, Younis RT (1995) Choanal atresian transnasaalinen korjaus teleskooppia käyttäen. Arch Otolaryngol Head Neck Surg 121: 517-520.
- Samadi DS, Shah UK, Handler SD (2003) Choanal atresia: kahdenkymmenen vuoden katsaus tai lääketieteelliset liitännäissairaudet ja kirurgiset tulokset. Laryngoscope 113: 254-258.
- Heneger AS, Strom M (2009) Choanal atresia: Uusi alkioteoria ja sen vaikutus kirurgiseen hoitoon. Laryngoscope 92: 913-921.
- Dunham ME, Miller RP (1992) Bilateral choanal atresia associated with malformation of the anterior skull base: embryogenesis and clinical considerations. Ann Otol Rhinol Laryngol 101: 916-919.
- Harris J, Robert E, Kallen B (1997) Epidemiology of choanal atresia with special refence to the CHARGE association. Pediatrics 99: 363-367.
- Williams HJ (1971) Posterior choanal atresia. The American J of Roentgenology 112: 1-11.
- Moss ML (1965) Veloeiglottic sphincter and obligate nose breathing in neonate. J Pediat 67: 330-331.
- Assanasen P, Metheetrairut C (2009) Choanal Atresia. J Med Assoc Thai 92: 699-706.
- Myer CM (1983) Cotton RT. Nenän tukkeutuminen lapsipotilaalla. Pediatrics 72: 766-777.
- McGovern FH (1953) Synnynnäisen choanal atresian ja synnynnäisen sydänsairauden yhteys: raportti kahdesta tapauksesta. Ann Otol Rhin & Laryng 62: 894-895.
- Hathiram BT, Grewal DS (2000) Endoscopic endonasal emergency management of bilateral choanal atresia in new borns. Indian J Otolaryngol Head Neck Surg 52: 102-103.
- James DR, Paolo C, Vito F (2009) Choanal atresia and choanal stenosis. Otolaryngologic Clinics of North America 42: 339-352.
- Holland BW, McGuirt WF (2001) Surgical management of choanal atresia: improved outcome using mitomycin. Arch Otolaryngol Head Neck Surg 127: 1375-1380.
- Stankiewicz JA (1999) The endoscopic repair of choanal atresia. Otolaryngol Head Neck Surg 103: 931-937.
- Kumar AMS, Naik AS, Praveen DS (2005) Choanal atresia: Experience with transnasal Endoscopic technique. Ind J Otolaryngol Head Neck Surg 57: 96-98.
- Van Den Abbeele T, Francois M, Nancy P (2002) Choanal atresian transnasaalinen endoskooppinen hoito ilman pitkittynyttä stenttausta. Arch Otolaryngol Head Neck Surg 128: 936-940.