Du bruger en forældet browser
I 2017 døde over to millioner mennesker på verdensplan af lungebetændelse (Dadonaite & Roser 2019).
Luftvejssygdomme, herunder lungebetændelse, er fortsat et stort problem for hospitaler over hele verden, især i vintermånederne, hvor en tilstrømning af patienter kan sætte nogle hospitaler i krisetilstand.
Lungebetændelse varierer i sværhedsgrad fra en mild sygdom til livstruende. Alle kan få lungebetændelse, men spædbørn, små børn og ældre mennesker er særligt udsatte for farerne ved denne sygdom (Healthdirect 2020).
Lungebetændelse er den førende smittefarlige dødsårsag hos børn, og omkring 15 % af dødsfaldene tilskrives børn under fem år (WHO 2019a).
Der findes flere typer lungebetændelse: En af de mest almindelige og livstruende typer er pneumokok-pneumoni (Lung Foundation Australia 2020).
Hvad er lungebetændelse?
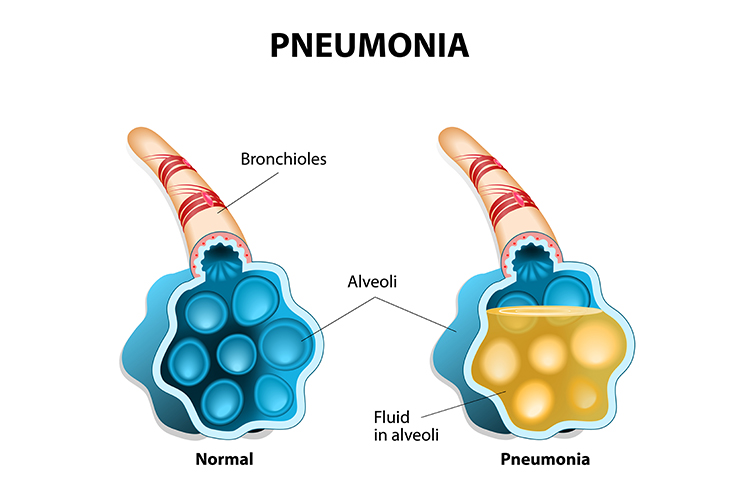
Pneumoni er en akut infektion i lungerne, der får alveolerne i den ene eller begge lunger til at fyldes med pus og væske. Dette resulterer i lungekonsolidering (hvor alveolarrummene er fyldt med væske i stedet for luft) og forstyrrer gasudvekslingen (Better Health Channel 2018; Moyer 2018).
Når en person har lungebetændelse, er vejrtrækningen smertefuld, og iltoptagelsen er begrænset (WHO 2019b).
Pneumoni skelner ikke på tværs af levetiden og kan ramme alle aldersgrupper, selv om den er mere almindelig hos små børn og ældre voksne (Better Health Channel 2018). Afhængigt af sværhedsgraden behøver nogle mennesker ikke nødvendigvis at blive indlagt på hospitalet, mens andre vil gøre det.
Generelt vil personer med flere komorbiditeter eller ethvert problem, der kan forværre lungebetændelse, kræve indlæggelse på hospitalet. Lungebetændelse kan også behandles i samfundet, så længe den enkelte har adgang til god medicinsk og sygeplejefaglig pleje.
Hvor alvorlig er lungebetændelse?
Det anslås, at der er over 77.000 hospitalsindlæggelser på grund af lungebetændelse hvert år i Australien (Poulos et al. 2014).
Der var 4.269 dødsfald forårsaget af lungebetændelse og influenza i Australien i 2017, hvilket gjorde det til den 9. hyppigste dødsårsag det år (ABS 2019).
Orsager til lungebetændelse
Lungebetændelse skyldes en viral, bakteriel – eller sjældent – en svampeinfektion (Healthdirect 2020). I nogle tilfælde udløses den af en eksisterende forkølelse eller influenza, der giver patogenerne adgang til alveolerne (Better Health Channel 2018).
Smitte sker almindeligvis ved at indånde inficerede dråber i luften fra hoste eller nys fra en inficeret person. Den kan også spredes via blod (WHO 2019b).
Symptomer på lungebetændelse
Symptomer kan variere afhængigt af alder, årsagen og sværhedsgraden af infektionen og eventuelle eksisterende helbredsproblemer (Better Health Channel 2018). Vurdering af patienten og indhentning af en omfattende patienthistorie er afgørende for diagnosen. Symptomerne kan omfatte:
- Hoste (tør eller produktiv);
- Fejr, kuldegysninger eller svedtendens;
- Atmningsbesvær;
- Højere respirationsfrekvens;
- Fattigdom eller generel utilpashed;
- lidt eller ingen appetit;
- Smerter i brystet;
- Smerter eller ømhed i maven;
- Blåfarvning omkring munden (cyanose); og
- Kvalme, diarré eller opkastning.
(Health Direct 2018; Better Health Channel 2018; Healthy WA 2015)
Med korrekt behandling ses der normalt en helbredsforbedring inden for 7 til 10 dage (Better Health Channel 2018).
Symptomer på lungebetændelse hos børn
- Letargi;
- Irritabilitet;
- Brystsmerter;
- Abdominalsmerter eller -smerter;
- Fever;
- Hoste og åndedrætsbesvær;
- lidt eller ingen appetit; og
- Pallor.
(RCH 2018; Healthy WA 2015)
Hvordan diagnosticeres lungebetændelse?
Følgende prøver kan bruges til at diagnosticere lungebetændelse:
- Generalundersøgelse;
- Næse- og svaberprøve;
- Urin- eller sputumprøver;
- Røntgenbilleder af brystkassen; og
- Blodprøver.
(Healthdirect 2020; Better Health Channel 2018)
Hvem er mest udsat for risiko for lungebetændelse?
Følgende personer er mere tilbøjelige til at få lungebetændelse og opleve mere alvorlige symptomer:
- Spædbørn og meget små børn;
- Personer over 65 år;
- Personer, der har fået en organtransplantation;
- Personer, der har været indlagt på hospitalet;
- First Nations-folk, især dem med medicinske lidelser eller som bor i fjerntliggende samfund;
- Personer med lungesygdomme, herunder astma, emfysem og cystisk fibrose;
- Personer med en kronisk sygdom som f.eks. diabetes eller kræft;
- Personer med et svækket immunsystem;
- Personer med ernæringsvanskeligheder; og
- Personer, der ryger.
(Healthdirect 2020; Healthy WA 2015)
Typer af lungebetændelse
Bakteriel lungebetændelse
- Udviser sig med rust- eller grønfarvet slim.
- Pneumokokkerpneumoni er en af de mest dødbringende former for bakteriel lungebetændelse. Den er forårsaget af bakterien Streptococcus pneumoniae.
- Sunde mennesker kan bære Streptococcus pneumoniae i næse og hals. Den forårsager for det meste ikke sygdom, undtagen i sårbare grupper.
(Lung Foundation Australia 2020; Better Health Channel 2018)
Viral lungebetændelse
- Arsaget af flere forskellige vira (herunder influenza).
- Symptomer er influenzalignende.
- Er ansvarlig for omkring halvdelen af alle tilfælde af lungebetændelse.
(Lung Foundation Australia 2020; Better Health Channel 2018)

Mycoplasma pneumoni
- Virussygdom forårsaget af bakterien Mycoplasma pneumoniae.
- Føres med hvidt slim, opkastning og kvalme.
- Pneumoni forårsaget af mycoplasmaorganismer er ofte mild, men helbredelsen kan tage længere tid.
(Lung Foundation Australia 2020; Better Health Channel 2018)
Svampelungebetændelse
- En mindre almindelig type lungebetændelse;
- Generelt forekommer den hos personer med kroniske helbredsproblemer og/eller sårbare immunsystemer;
- Svampelungebetændelse skyldes, at man indånder svampesporer.
(Lung Foundation Australia 2020; WebMD 2018)
Der er andre måder, hvorpå lungebetændelse kan klassificeres eller beskrives:
- Afhænger af den del af lungen, der er påvirket, f.eks. bronkialpneumoni eller underlapspneumoni;
- Afhængigt af den organisme, der forårsager infektionen;
- Afhængigt af, om pneumonien er samfundserhvervet eller hospitalserhvervet (hospitalserhvervet pneumoni opstår, efter at patienten har været indlagt i over 48 timer);
- Hvis der er tale om aspirationspneumoni, som opstår som følge af aspiration, der forårsager en inflammatorisk reaktion i det berørte område; ogHvis der er tale om respiratorassocieret lungebetændelse.
(Dunn 2005; Farrell & Dempsey 2013)
Hvordan behandles lungebetændelse?
Antibiotika
Behandlingen afhænger af sværhedsgraden af lungebetændelsen. I milde tilfælde kan den enkelte muligvis tage oral antibiotika i et samfundsmæssigt miljø. I mere alvorlige tilfælde kan de kræve indlæggelse på hospitalet og behandling med intravenøs antibiotika, iltbehandling og fysioterapi i brystet (Dunn 2005).
Da lungebetændelse er en infektion, bør antibiotikabehandling påbegyndes så hurtigt som muligt. Nogle gange kan dette være før den forårsagende organisme er blevet bestemt, men antibiotikatypen kan om nødvendigt ændres. Afhængigt af lungebetændelsens sværhedsgrad kan dette ske i enten intravenøs eller oral form (Watson 2008).
Syrebehandling
Et andet vigtigt aspekt af behandlingen af lungebetændelse er iltbehandling og opretholdelse af et passende iltmætningsniveau. Afhængigt af patienten bør iltmætningsniveauet være over 93 %, idet iltkoncentrationerne også varierer afhængigt af patienten, dennes comorbiditeter og sværhedsgraden af lungebetændelsen. Der kan også anvendes fugtet iltbehandling for at hjælpe patienten med ekspektorering (Watson 2008).
I nogle tilfælde kan pulsoximetri være unøjagtig på disse patienter, og det er her, at arterielle blodgasniveauer kan spille en rolle for at sikre, at der opnås en tilstrækkelig iltning. Nogle patienter kan, selv når de får ilt med højt flow, stadig forblive hypoxiske, og derfor kan kontinuerligt positivt luftvejstryk være indiceret (Farrell & Dempsey 2013; Watson 2008).
Smertebehandling
Det er vigtigt at huske, at en patient med lungebetændelse kan have smerter. Det betyder, at deres lungeekspansion kan være kompromitteret, hvilket kan forværre deres tilstand yderligere. Denne smerte kan ofte beskrives som brystsmerter af pleuritisk type (Farrell & Dempsey 2013; Watson 2008).
Disse med alvorlig lungebetændelse kan kræve behandling af fysioterapeuter. Som en del af et tværprofessionelt team kan fysioterapeuter ikke kun hjælpe med enhver samtidig fysisk tilbagegang og brystfysioterapi, men kan også hjælpe med at lære patienten effektive vejrtrækningsmønstre og kropsholdning for at fremme lungeekspansion og ekspansion (Watson 2008).
Hydrering
Andre behandlinger af lungebetændelse bør fokusere på at sikre, at patienten er tilstrækkeligt hydreret, og hvis ikke, skal man sikre, at der påbegyndes intravenøs væske. Tilstrækkelig hydrering er vigtig for ekspektorering af sekret og vil også hjælpe på en eventuel associeret hypotension. Personen kan have et øget væsketab, hvis den pågældende er febril og fortsat har en øget respirationsfrekvens, og derfor bør urinproduktionen også overvåges, da dette kan signalere en forværring af patientens tilstand (Dunn 2005; Watson 2008).
Næring
En anden faktor i behandlingen, som let kan overses, er ernæring. Personer med alvorlig lungebetændelse kan opleve kvalme og vil derfor have nedsat appetit. Husk, at når en person har en infektion, øges deres kaloriebehov (Watson 2008).
Pneumoniovervågning og komplikationer
En hurtig og effektiv behandling af lungebetændelse er også afgørende for at forhindre, at der opstår komplikationer. Mulige komplikationer omfatter pleurisy, atelektase, pleuraeffusion lungeabscesser, bakteriæmier, septikaemier og død. Hvis patienten forværres og går ind i respirationssvigt, kan de også have behov for ventilation (Farrell & Dempsey 2013; Watson 2008).
Sygeplejerskerne skal sikre, at der sker regelmæssig overvågning af patienten, herunder:
- Overvågning af hydrering og udskillelse;
- Observation af vitale tegn, herunder iltmætning;
- Giv iltbehandling efter behov;
- Sikring af, at patienten er placeret på en måde, der sikrer tilstrækkelig ventilation;
- Fremme hvile og bevarelse af energi;
- Pleje af trykområder;
- Mundpleje;
- Overvågning og opretholdelse af ernæring;
- Vurdering og håndtering af smerter;
- Undervisning af patienten i infektionskontrol og håndhygiejne; og
- Tilvejebringelse af tryghed til patienten.
(Dunn 2005; Farrell & Dempsey 2013)
Pneumoniforebyggelse

Immunisering er en dokumenteret strategi til at reducere sandsynligheden for at få lungebetændelse (WHO 2019b; Lung Foundation Australia 2020) Pneumokokvaccinen er gratis i henhold til det nationale vaccinationsprograms (NIP) skema for visse grupper af personer (DoH 2020).
Du bør også rådgive patienterne til at:
- Udføre god håndhygiejne for at minimere smitteoverførsel;
- Sluta ryge og undgå rygeområder;
- Hold deres immunsystem stærkt ved at opretholde en sund kost, motionere og få tilstrækkelig søvn
(Lung Foundation Australia 2020; Mayo Clinic 2020)
Slutning
Sygeplejersker bidrager til alle faser af en persons forløb med lungebetændelse og er afgørende for at sikre, at de får den holistiske pleje, de har brug for under denne sygdom.
Supplerende ressourcer
- Fælles luftvejsinfektioner (RTI)
- Håndhygiejne 101
- Infektionssygdomme: Hvordan bryder man kæden?
- Australian Bureau of Statistics 2019, 3303.0 – Causes of Death, Australia, 2017, ABS, set 3. december 2020, https://www.abs.gov.au/ausstats/[email protected]/Lookup/by%20Subject/3303.0~2017~Main%20Features~Australia’s%20leading%20causes%20of%20death,%202017~2
- Australian Government Department of Health 2020, Pneumococcal Immunisation Service, DoH, set 3. december 2020, https://www.health.gov.au/health-topics/immunisation/immunisation-services/pneumococcal-immunisation-service-0
- Dadonaite, B & Roser, M 2019, Pneumonia, Our World in Data, set 3. december 2020, https://ourworldindata.org/pneumonia
- Dunn, L 2005, ‘Pneumonia: Classification, Diagnosis and Nursing Management’, Nursing Standard, vol. 19, no. 42, pp. 50-54, https://journals.rcni.com/nursing-standard/pneumonia-classification-diagnosis-and-nursing-management-ns2005.06.19.42.50.c3901
- Farrell, M & Dempsey, J (eds) 2013, Smeltzer and Bare’s Textbook of Medical-Surgical Nursing, 3rd edn, Lippincott Williams and Wilkins, Broadway.
- Healthdirect 2020, Pneumonia, Healthdirect, set 3. december 2020, https://www.healthdirect.gov.au/pneumonia
- Healthy WA 2015, Pneumonia, Healthy WA, set 3. december 2020, https://healthywa.wa.gov.au/Articles/N_R/Pneumonia
- Mayo Clinic 2020, Pneumonia, Mayo Clinic, set 3. december 2020, https://www.mayoclinic.org/diseases-conditions/pneumonia/symptoms-causes/syc-20354204
- Moyer, N 2018, Lungekonsolidering: What it is and How it’s Treated, Healthline, set 3 December 2020, https://www.healthline.com/health/lung-consolidation#vs.-pleural-effusion
- Poulos, L M, Correll, P K, Toelle, B G, Reddel, H K, and Marks, G B 2014, Lung Disease in Australia, Woolcock Institute of Medical Research, set 3. december 2020, https://www.cesphn.org.au/preview/chronic-disease-management-1/respiratory-1/1851-lung-disease-in-australia-report-final-22october14/file
- The Royal Children’s Hospital Melbourne, Pneumonia, RCHM, set 3. december 2020, https://www.rch.org.au/kidsinfo/fact_sheets/Pneumonia/
- Watson, D 2008, ‘Pneumonia 2: Effective Nursing Assessment and Management’, Nursing Times, vol. 104, no. 5, pp. 30-31, https://www.nursingtimes.net/clinical-archive/respiratory-clinical-archive/pneumonia-2-effective-nursing-assessment-and-management-05-02-2008/
- WebMD 2018, Types of Pneumonia, WebMD, set den 3. december 2020, https://www.webmd.com/lung/pneumonia-types#2
- World Health Organisation 2019a, Pneumonia, WHO, set den 3. december 2020, https://www.healthdirect.gov.au/pneumonia
- World Health Organisation 2019b, Pneumonia, WHO, set den 3. december 2020, https://www.who.int/news-room/fact-sheets/detail/pneumonia